Message urgent : La bave typique n’est pas une cause d’alarme chez les nourrissons et les tout-petits. Cependant, une bave excessive accompagnée de fièvre ou de divers autres signaux d’alarme peut être le signe de préoccupations plus graves, comme un abcès rétropharyngé, une angine de Ludwig ou une obstruction des voies aériennes supérieures. La reconnaissance doit déclencher une évaluation approfondie par le fournisseur de soins d’urgence.
Katherine P. Dureau, MD
CAS
Un garçon de 24 mois, précédemment à terme et vacciné, se présente à un centre de soins d’urgence avec 24 heures de fièvre avec une température maximale de 102,5⁰F. Le père signale également de la bave, une diminution de la prise orale, de l’agitation et l’absence d’urine depuis 12 heures. Il y a un érythème fessier associé, une congestion et une rhinorrhée mais pas de raideur du cou, de gonflement du cou ou de difficulté à respirer. L’enfant va à la garderie et a deux frères et sœurs plus âgés d’âge scolaire.
À l’examen, le patient est grognon mais n’apparaît pas toxique et ne présente pas de détresse respiratoire. Il est fébrile à 102,2⁰F avec une fréquence cardiaque de 140 battements/minute et une fréquence respiratoire de 32 respirations/minute. Il est irritable mais console bien le père. Il a une amplitude normale des mouvements de son cou sans masse palpable. Il a une bave abondante et claire de la bouche.
INTRODUCTION
Il est normal que les nourrissons et les jeunes enfants bavent dans le cadre de leur développement bucco-moteur, ainsi qu’avec l’éruption de nouvelles dents. Cependant, une bave excessive associée à de la fièvre ou à une mauvaise apparence doit inciter le clinicien des services d’urgence à effectuer un examen approfondi de la tête et du cou, en mettant l’accent sur la bouche et la cavité buccale. La visualisation de la muqueuse buccale peut aider à distinguer les maladies bénignes et autolimitatives des urgences aiguës et potentiellement mortelles.
Les perles d’histoire et d’examen
La majorité des diagnostics qui incluent la fièvre et la bave peuvent être posés cliniquement, souvent sans avoir besoin de tests de laboratoire ou d’imagerie supplémentaires.
S’enquérir des symptômes prodromiques, notamment la congestion nasale, la congestion thoracique, le coryza, la toux, les vomissements et la diarrhée, qui peuvent suggérer une étiologie virale. D’autres facteurs à vérifier sont le changement de voix, le refus de s’alimenter, la dysphagie, le mal de gorge, le trismus, la douleur au cou, la raideur du cou et la difficulté à respirer.
Un enfant à jour de ses vaccinations bénéficie d’une protection contre les maladies évitables par la vaccination comme l’épiglottite et la diphtérie. Une série de vaccins DTaP et Hib est recommandée à partir de l’âge de 2 mois pour protéger contre les maladies susmentionnées communément causées par H influenzae de type B et C diphtheriae, respectivement.
L’examen doit commencer par noter l’apparence générale de l’enfant. Un enfant d’apparence maladive est plus évocateur d’une étiologie bactérienne, notamment abcès rétropharyngé, angine de Ludwig et épiglottite. Un stridor et/ou une extension du cou sont évocateurs d’une obstruction des voies aériennes supérieures. Les enfants présentant des lésions provoquant un rétrécissement glottique, telles qu’une épiglottite ou une infection profonde du cou, préfèrent classiquement s’asseoir en position » trépied » ou » sniffing position » pour maximiser la perméabilité des voies aériennes.
Bien que cela puisse être difficile chez un enfant difficile, des informations précieuses peuvent être découvertes par la visualisation de la langue, de la muqueuse buccale, du palais mou et dur, de la crête gingivale, de la luette, du pharynx postérieur et des amygdales en plus du cou et de la région cervicale.
Les résultats spécifiques peuvent inclure :
- La présence d’un gonflement et d’une raideur du cou en conjonction avec de la bave et de la fièvre, ce qui peut être évocateur d’une infection profonde du cou.
- Une sensibilité, un érythème et une fluctuation de la zone sous-mandibulaire sont évocateurs d’une angine de Ludwig.
- Des plaques blanches sur la muqueuse buccale, le palais, la langue ou l’oropharynx sont caractéristiques d’une candidose orale (muguet).
- Les ulcères buccaux sont la marque de la fièvre aphteuse, de l’herpangine et de la gingivostomatite herpétique, la localisation de ces lésions dans la bouche étant l’indice permettant de les distinguer les unes des autres.
- Les lésions de la MFM et de l’herpangine sont typiquement localisées dans la partie postérieure de la bouche, y compris le palais mou, les amygdales et la luette.
- La gingivostomatite herpétique touche généralement la cavité buccale antérieure, les lèvres et la peau autour de la bouche. La muqueuse atteinte apparaît friable, érythémateuse et œdémateuse.
- La stomatite herpétique a un début plus insidieux et une durée plus longue. La MFM et l’herpangine surviennent surtout en été et au début de l’automne, alors que la stomatite herpétique survient toute l’année.
Une approche douce doit être adoptée lors de l’examen de la bouche, car les lésions susmentionnées peuvent être assez douloureuses au toucher.
Suspension d’herpangine
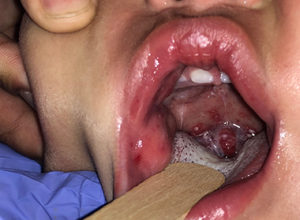
Crédit : Katherine P. Dureau, MD
En plus de l’examen buccal, effectuez une évaluation de la peau, en accordant une attention particulière aux paumes, aux plantes et à la zone des couches, car le HFMD et d’autres variantes d’entérovirus peuvent se caractériser par une éruption vésiculopapulaire dans ces zones. L’atteinte des fesses et de la région génitale se produit dans 30 % des cas1.
| Différentiel. Diagnostic | |
| Ce qui est commun | – Main, pied, et de la bouche
– Herpangine – Gingivostomatite herpétique – Muguet – Pharyngite streptococcique/virale & amygdalite . |
| Ce qu’il ne faut pas manquer | – Abcès rétropharyngé
– Angine de Ludwig |
| Ce à quoi il faut penser | – Epiglottite |
.
DIAGNOSTIC ET PRISE EN CHARGE
Ce qui est commun
- Le diagnostic d’HFMD et d’herpangine est posé avec l’identification d’ulcères sur l’oropharynx postérieur. Ces maladies sont généralement causées par le virus Coxsackie (un entérovirus). Lorsque les ulcères sont isolés à la bouche, on parle d’herpangine. Lorsqu’ils sont associés à des lésions sur les paumes ou la plante des pieds, on parle de fièvre aphteuse. Certaines variantes (par exemple, Coxsackie A6) se caractérisent par une éruption plus diffuse, notamment autour de la bouche et sur les fesses. La maladie commence par l’apparition soudaine d’une forte fièvre accompagnée de l’éruption de lésions buccales douloureuses.2-4 La prise en charge comprend des soins de soutien avec des antipyrétiques et des analgésiques, car la maladie est généralement bénigne et autolimitée. Renforcer une hydratation adéquate ; un bain de bouche contenant des parts égales de Maalox et de Benadryl peut aider à calmer l’inconfort buccal, mais les données prouvant son efficacité font défaut.5
- La gingivostomatite herpétique est la manifestation la plus fréquente d’une primo-infection par le virus herpès simplex (HSV) de l’enfance. Elle se caractérise par l’apparition de symptômes prodromiques incluant fièvre, irritabilité et malaise, suivis de l’éruption de lésions vésiculaires cutanéo-muqueuses douloureuses. Par rapport aux virus Coxsackie, le HSV-1 provoque plus souvent des ulcères dans la zone buccale antérieure (par exemple, la gencive, la langue et les lèvres). Les lésions cutanées classiques autour des lèvres sont des vésicules qui se regroupent souvent et coalescent. La gencive semble enflammée et saigne facilement.6,7 Le diagnostic peut être posé cliniquement sans avoir recours à des techniques de laboratoire supplémentaires pour confirmer le diagnostic ; cependant, l’envoi d’un test PCR viral peut être nécessaire chez les enfants immunodéprimés car le risque de complications peut être plus élevé. L’acyclovir oral peut aider à raccourcir la durée des symptômes s’il est initié dans les 72 à 96 heures suivant l’apparition de la maladie.5 Gardez à l’esprit que les nouveau-nés concernant une infection cutanée à HSV nécessitent une considération particulière pour l’escalade des soins en raison du risque élevé de morbidité et de mortalité associé à l’encéphalite à HSV et aux infections disséminées dans cette population particulière.
- Le muguet est une infection oropharyngée à Candida qui est fréquente chez les nourrissons en bonne santé. Il se manifeste par des plaques blanches sur la muqueuse intrabuccale. Le lait caillé peut être difficile à distinguer du muguet ; une astuce consiste à passer un abaisse-langue sur les plaques, le muguet étant difficile à enlever. Le traitement consiste en une suspension topique de nystatine.8 Le muguet ne provoque généralement pas de fièvre, bien que certains nourrissons puissent avoir une infection virale coexistante qui entraîne une élévation de la température corporelle.
- La pharyngite bactérienne aiguë est le plus souvent due à une infection à streptocoque du groupe A (SGA). Elle touche les enfants âgés de 5─15 ans. Les manifestations cliniques comprennent de la fièvre et des maux de gorge et, lorsqu’elles sont sévères, elles peuvent être associées à des difficultés de déglutition. A l’examen, les amygdales sont hypertrophiées et érythémateuses, avec ou sans exsudats. Une lymphadénopathie cervicale est souvent présente. L’aspect maladif, la raideur du cou et le trismus ne sont pas typiquement associés à une amygdalopharyngite non compliquée. Les virus sont les principales causes infectieuses aiguës de l’amygdalopharyngite et imitent souvent les symptômes et les résultats d’examen de la pharyngite à streptocoque du groupe A. Le traitement est de soutien pour les virus. Le traitement est de soutien pour les causes virales ; en revanche, la pharyngite à streptocoque du groupe A nécessite une antibiothérapie15.
- Par opposition aux maladies virales courantes qui se présentent avec de la fièvre et de la bave, les enfants atteints d’infections profondes du cou ont généralement une présentation plus dramatique comprenant un aspect malade, un refus de bouger le cou et, rarement, un stridor.
Ce qu’il ne faut pas manquer
- Un abcès rétropharyngé (APR) est une infection profonde de l’espace du cou qui se présente chez les enfants < 6 ans, avec un pic à l’âge de 3 ans. L’évaluation sérique peut montrer une leucocytose avec un déplacement vers la gauche, parfois avec une thrombocytose et une élévation des marqueurs inflammatoires (ESR, CRP), cependant ces résultats ne sont pas spécifiques. Une radiographie latérale du cou peut montrer une profondeur accrue dans l’espace prévertébral sur la radiographie latérale, suggérant une lésion occupant l’espace entre l’œsophage et la colonne vertébrale. Cependant, il peut être préférable de transférer immédiatement l’enfant aux urgences plutôt que de prendre le temps de réaliser une radiographie, surtout si l’enfant présente des signes de détresse respiratoire ou s’il y a une forte suspicion clinique. Si le clinicien opte pour une imagerie latérale du cou sur place, le film doit être pris pendant l’inspiration et un faux épaississement peut être causé par les pleurs, en particulier chez les nourrissons. L’épaississement de l’espace prévertébral sur un film de bonne qualité est assez spécifique pour une APR, mais un film négatif n’exclut pas la possibilité d’une infection profonde du cou. De plus, il ne s’agit pas d’une étude définitive pour guider la prise en charge. La tomographie du cou avec contraste est la modalité d’imagerie de choix pour identifier, localiser et différencier l’abcès du phlegmon/de la cellulite. Les signes d’un APR doivent inciter à orienter le patient vers un centre spécialisé pour une évaluation plus approfondie par un oto-rhino-laryngologiste pédiatrique, car la prise en charge comprend une antibiothérapie intraveineuse et une éventuelle intervention chirurgicale9,10.
Enfant avec espace prévertébral normal
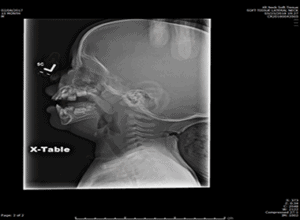
Crédit : Neil Vachhani, MD, Hôpital pour enfants des King’s Daughters, Norfolk VA
Enfant avec élargissement de l’espace prévertébral
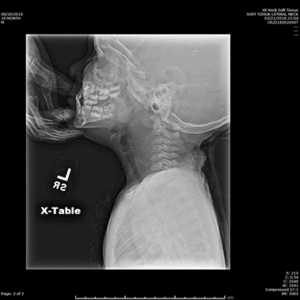
Crédit : Neil Vachhani, MD, Hôpital pour enfants des King’s Daughters, Norfolk VA
Notez la flèche indiquant l’élargissement de l’espace prévertébral
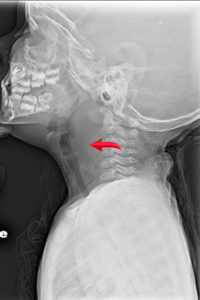
Crédit : Neil Vachhani, MD, Hôpital pour enfants des King’s Daughters, Norfolk VA
- L’angine de Ludwig (infection de l’espace submandibulaire) est une cellulite bactérienne du plancher de la bouche dans l’espace sublingual et submaxillaire. Dans les cas les plus graves, l’intubation oropharyngée est difficile en raison de l’impossibilité de soulever la langue, ce qui fait de cette infection une urgence potentielle des voies respiratoires. L’angine de Ludwig est typiquement une infection bactérienne mixte anaérobie qui est souvent due à la propagation d’un abcès molaire mandibulaire. Les patients présentent de la fièvre, des douleurs buccales, une raideur du cou, de la bave et une dysphagie. Ils présentent une sensibilité dans la zone submandibulaire et la bouche est maintenue ouverte par un gonflement lingual. Le diagnostic est établi sur la base des résultats d’examen suggestifs. L’imagerie CT peut être utile pour évaluer la profondeur et la taille de la zone infectée. Le traitement consiste en une antibiothérapie empirique à large spectre, mais la chirurgie n’est généralement pas nécessaire. Un transport immédiat vers un centre spécialisé est indiqué compte tenu du risque de compromission des voies aériennes par le gonflement de la glotte.11,12
Que penser:
- L’épiglottite est une inflammation de l’épiglotte qui peut entraîner une obstruction rapidement progressive des voies aériennes supérieures. Avec l’introduction du vaccin contre l’Haemophilus influenza de type b, l’incidence a chuté de façon spectaculaire ; cependant, l’épidémiologie a changé avec une incidence croissante secondaire à une infection à Streptococcus chez les enfants vaccinés plus âgés. L’épiglottite classique doit être suspectée chez un jeune enfant non vacciné qui présente un début de fièvre aiguë, une dysphagie, de la bave et une détresse respiratoire. L’enfant peut sembler toxique et préférer s’asseoir dans la position du « renifleur » ou du « trépied » pour maximiser la perméabilité des voies respiratoires. Un stridor peut également être présent, mais la toux est très rare, ce qui permet de différencier l’épiglottite des maladies trachéales telles que le croup et la trachéite bactérienne. Une radiographie latérale du cou peut montrer le classique « signe du pouce », qui témoigne d’un gonflement de l’épiglotte. Si le diagnostic d’épiglottite est suspecté, un transport immédiat vers un centre spécialisé est indiqué et des efforts supplémentaires doivent être évités pour prévenir le risque d’obstruction soudaine des voies aériennes.13,14
Conclusion du cas
L’examen buccal du patient montre de multiples ulcères buccaux érythémateux sur son palais mou. Il présente des macules érythémateuses éparses sur ses paumes et ses plantes de pieds. L’enlèvement de sa couche révèle des papules érythémateuses et des lésions vésiculaires. Le patient est diagnostiqué comme souffrant de la maladie mains-pieds-bouche sur la base de la découverte d’ulcères buccaux associés à des lésions cutanées sur les paumes, la plante des pieds et les fesses. Ses antécédents et son examen physique sont absents de drapeaux rouges pour suggérer une infection profonde de l’espace du cou ou une infection bactérienne du plancher de la bouche ou de l’épiglotte.
Il reçoit une dose d’ibuprofène et une sucette glacée. Un réexamen 30 minutes plus tard montre un enfant enjoué sans bave. Il semble confortable et bien hydraté. Aucun test de diagnostic n’est effectué. Il est renvoyé à la maison avec une éducation et des soins de soutien, y compris de l’acétaminophène ou de l’ibuprofène au besoin pour faire baisser la fièvre et contrôler la douleur. Les précautions de retour sont discutées, notamment la déshydratation ou l’incapacité à gérer la douleur à la maison.
Dureau KP. Approche de la fièvre et de la bave chez les nourrissons et les tout-petits. J Urgent Care Med. Juillet 2018. Disponible à : https://www.jucm.com/approach-to-fever-and-drooling-in-infants-and-toddlers/.
- Hardy E. La maladie mains-pieds-bouche. Conseiller clinique de Ferri 2018. 1ère éd. Philadelphie, PA : Elsevier ; 2018:540.
- Centers for Disease Control and Prevention (CDC). Maladie grave des mains, des pieds et de la bouche associée au Coxsackievirus A6-Alabama, Connecticut, Californie et Nevada, novembre 2011-février 2012. MMWR Morb Mortal Wkly Rep. 2012;61:213-214.
- Abzug MJ. La maladie main-pied-bouche et l’herpangine. Nelson Textbook of Pediatrics. 20th ed. Philadelphie, PA : Elsevier ; 2016:1561-568.
- Michaels MG, Williams JV. Coxsackievirus et autres entérovirus. Atlas de diagnostic physique pédiatrique de Zitelli et Davis. 7th ed. Philadelphie, PA : Elsevier ; 2018:455-509.
- Faden H. Gestion de la gingivostomatite herpétique primaire chez les jeunes enfants. Pediatr Emerg Care. 2006;22:268-269.
- Cohen BA. Herpes simplex virus. Dermatologie pédiatrique. 4th ed. Philadelphie, PA : Elsevier ; 2013:104-125.
- Schiffer JT, Corey L. Therapy for HSV Infections. Principes et pratique des maladies infectieuses de Mandell, Douglas et Bennett. 8th ed. Philadelphie, PA : Saunders ; 2015:1713-1730.
- Marcdante KJ, Kliegman RM. Cavité buccale. Nelson Essentials of Pediatrics. 7th ed. Philadelphie, PA : Saunders ; 2015:429-430.
- Pappas DE, Hendley JO. Abcès rétropharyngé, abcès pharyngé latéral (parapharyngé) et cellulite/abcès péritonéal. Nelson Textbook of Pediatrics. 20th ed. Philadelphie, PA : Elsevier ; 2016:2021-2023.
- Rose E. Urgences respiratoires pédiatriques : obstruction des voies aériennes supérieures et infections. La médecine d’urgence de Rosen : Concepts et pratique clinique. 9th ed. Philadelphie, PA : Elsevier ; 2018:2069-2080.
- Marcdante KH, Kliegman RM. Pharyngite. Nelson Essentials of Pediatrics. 7th ed. Philadelphie, PA : Saunders ; 2015:347-349.
- Shaw J. Infections de la cavité buccale. Principes et pratique des maladies infectieuses pédiatriques. 5th ed. Philadelphie, PA : Elsevier ; 2018:193-199.
- Marcdante K, Kliegman RM. Croup (laryngotrachéobronchite) . Nelson Essentials of Pediatrics. 7th ed. Philadelphie, PA : Saunders ; 2015:354-356.
- Nayak JL, Weinberg GA. Epiglottite. Principes et pratique des maladies infectieuses de Mandell, Douglas et Bennett, édition mise à jour. 8th ed. Philadelphie, PA : Saunders ; 2015 : 785-788.
- Yellon RF, Chi DH. Otolaryngologie. Atlas de diagnostic physique pédiatrique de Zitelli et Davis. 7th ed. Philadelphie, PA : Elsevier ; 2018:868-915.
Katherine P. Dureau, MD, est un pédiatre généraliste certifié par le conseil d’administration et Fellow, PGY4, en soins urgents pédiatriques, département de pédiatrie, division de la médecine d’urgence, à l’Université Emory. L’auteur n’a aucune relation financière pertinente avec des intérêts commerciaux

Katherine P. Dureau, MD
.