Mensaje urgente: El babeo típico no es motivo de alarma en bebés y niños pequeños. Sin embargo, el babeo excesivo acompañado de fiebre o de otras señales de alarma podría ser signo de problemas más graves, como un absceso retrofaríngeo, una angina de Ludwig o una obstrucción de las vías respiratorias superiores. El reconocimiento debe desencadenar una evaluación exhaustiva por parte del proveedor de atención urgente.
Katherine P. Dureau, MD
CASO
Un varón de 24 meses, previamente a término y vacunado, se presenta en un centro de atención urgente con 24 horas de fiebre con una temperatura máxima de 102,5⁰F. El padre también informa de babeo, disminución de la ingesta oral, intranquilidad y ausencia de orina durante 12 horas. Hay erupción de pañal asociada, congestión y rinorrea pero no hay rigidez de cuello, hinchazón de cuello o dificultad para respirar. El niño va a la guardería y tiene dos hermanos mayores en edad escolar.
En la exploración, el paciente está inquieto pero con apariencia no tóxica y sin dificultad respiratoria. Está febril a 102,2⁰F con una frecuencia cardíaca de 140 latidos/minuto y una frecuencia respiratoria de 32 respiraciones/minuto. Está irritable pero se consuela bien con el padre. Tiene una amplitud de movimiento normal del cuello sin masa palpable. Presenta abundante babeo claro por la boca.
INTRODUCCIÓN
Es normal que los bebés y niños pequeños babeen como parte de su desarrollo oral-motor, así como con la erupción de nuevos dientes. Sin embargo, el babeo excesivo unido a la fiebre o a un aspecto enfermizo debe llevar al clínico de atención urgente a realizar un examen exhaustivo de la cabeza y el cuello, haciendo especial hincapié en la boca y la cavidad oral. La visualización de la mucosa oral puede ayudar a distinguir las enfermedades benignas y autolimitadas de las emergencias agudas y potencialmente mortales.
Historia y perlas de examen
La mayoría de los diagnósticos que incluyen fiebre y babeo pueden realizarse clínicamente, a menudo sin necesidad de pruebas de laboratorio o de imagen adicionales.
Investigar sobre los síntomas prodrómicos que incluyen la congestión nasal, la congestión torácica, la coriza, la tos, la emesis y la diarrea que pueden sugerir una etiología viral. Otros factores que hay que averiguar son el cambio de voz, el rechazo a comer, la disfagia, el dolor de garganta, el trismo, el dolor de cuello, la rigidez de cuello y la dificultad para respirar.
Un niño que está al día en sus vacunas tiene protección contra las enfermedades prevenibles por vacunación, como la epiglotitis y la difteria. Se recomienda una serie de vacunas DTaP y Hib a partir de los 2 meses de edad para proteger contra las mencionadas enfermedades comúnmente causadas por H influenzae tipo B y C diphtheriae, respectivamente.
El examen debe comenzar observando el aspecto general del niño. Un niño de aspecto enfermizo es más sugestivo de una etiología bacteriana, incluyendo el absceso retrofaríngeo, la angina de Ludwig y la epiglotitis. El estridor y/o la extensión del cuello sugieren una obstrucción de las vías respiratorias superiores. Los niños con lesiones que causan estrechamiento glótico, como la epiglotitis o la infección profunda del cuello, prefieren clásicamente sentarse en la «posición de trípode» o «de olfateo» para maximizar la permeabilidad de las vías respiratorias.
Aunque puede ser difícil en un niño quisquilloso, se puede descubrir información valiosa mediante la visualización de la lengua, la mucosa bucal, el paladar blando y duro, el reborde gingival, la úvula, la faringe posterior y las amígdalas, además del cuello y la zona cervical.
Los hallazgos específicos pueden incluir:
- La presencia de hinchazón y rigidez en el cuello junto con el babeo y la fiebre que pueden ser sugestivos de una infección profunda en el cuello.
- La sensibilidad, el eritema y la fluctuación de la zona submandibular son sugestivos de angina de Ludwig.
- Las placas blancas en la mucosa bucal, el paladar, la lengua o la orofaringe son características de la candidiasis oral (aftas).
- Las úlceras orales son el sello distintivo de la enfermedad de manos, pies y boca (HFMD), la herpangina y la gingivoestomatitis herpética, siendo la localización de estas lesiones dentro de la boca la pista para distinguir una de otra.
- Las lesiones de la HFMD y la herpangina suelen localizarse en la parte posterior de la boca, incluyendo el paladar blando, las amígdalas y la úvula.
- La gingivoestomatitis herpética suele afectar a la cavidad oral anterior, los labios y la piel que rodea la boca. La mucosa afectada aparece friable, eritematosa y edematosa.
- La estomatitis por herpes tiene un inicio más insidioso y una duración más larga. La HFMD y la herpangina se producen principalmente en verano y a principios de otoño, mientras que la estomatitis herpética se produce durante todo el año.
- Se debe adoptar un enfoque suave al examinar la boca, ya que las lesiones mencionadas pueden ser bastante dolorosas al tacto.
Sospecha de herpangina
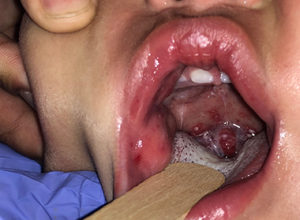
Credit: Katherine P. Dureau, MD
Además del examen oral, realice una evaluación de la piel, prestando especial atención a las palmas de las manos, las plantas de los pies y la zona del pañal, ya que la HFMD y otras variantes de enterovirus pueden caracterizarse por una erupción vesiculopapular en estas zonas. La afectación de las nalgas y la zona genital se produce en el 30% de los casos.1
Diagnóstico diferencial Diagnóstico Lo que es común – Mano, pie, y la boca – Herpangina
– Gingivoestomatitis herpética
– Aftas
– Faringitis estreptocócica/viral & amigdalitis
.
– Absceso retrofaríngeo – Angina de Ludwig
– Epiglotitis DIAGNÓSTICO Y MANEJO
Qué es lo común
- El diagnóstico de HFMD y herpangina se realiza con la identificación de úlceras en la orofaringe posterior. Estas enfermedades son comúnmente causadas por el virus Coxsackie (un enterovirus). Cuando las úlceras están aisladas en la boca, se denomina herpangina. Cuando va acompañada de lesiones en las palmas de las manos o las plantas de los pies, se denomina mano-pie-boca. Algunas variantes (por ejemplo, Coxsackie A6) se caracterizan por una erupción más difusa, sobre todo alrededor de la boca y en las nalgas. La enfermedad comienza con la aparición repentina de fiebre alta junto con la erupción de lesiones orales dolorosas.2-4 El tratamiento incluye cuidados de apoyo con antipiréticos y analgésicos, ya que la enfermedad suele ser benigna y autolimitada. Reforzar la hidratación adecuada; un enjuague bucal que contenga partes iguales de Maalox y Benadryl puede ayudar a calmar las molestias orales, pero no hay datos que demuestren su eficacia.5
- La gingivoestomatitis herpética es la manifestación más común de una infección primaria por el virus del herpes simple (VHS) en la infancia. Se caracteriza por la aparición de síntomas prodrómicos que incluyen fiebre, irritabilidad y malestar general, seguidos de la erupción de lesiones vesiculares mucocutáneas dolorosas. En relación con los virus Coxsackie, el VHS-1 causa más típicamente úlceras en la zona oral anterior (por ejemplo, la encía, la lengua y los labios). Las lesiones cutáneas clásicas alrededor de los labios son vesículas que a menudo se agrupan y coalescen. La encía aparece inflamada y sangra con facilidad.6,7 El diagnóstico puede realizarse clínicamente sin necesidad de utilizar técnicas de laboratorio adicionales para confirmar el diagnóstico; sin embargo, puede ser necesario enviar una prueba de PCR viral en niños inmunodeprimidos, ya que el riesgo de complicaciones puede ser mayor. El aciclovir oral puede ayudar a acortar la duración de los síntomas si se inicia dentro de las 72-96 horas de la aparición de la enfermedad.5 Hay que tener en cuenta que los neonatos a los que se refiere la infección cutánea por VHS requieren una consideración especial para la intensificación de los cuidados debido al alto riesgo de morbilidad y mortalidad asociado a la encefalitis por VHS y a las infecciones diseminadas en esta población concreta.
- La candidiasis bucal es una infección por Candida orofaríngea que es frecuente en los lactantes sanos. Se manifiesta como placas blancas en la mucosa intraoral. La cuajada de leche puede ser difícil de distinguir de la candidiasis; un truco es pasar un depresor de lengua sobre las placas, ya que la candidiasis es difícil de eliminar. El tratamiento es con una suspensión tópica de nistatina.8 La candidiasis bucal no suele causar fiebre, aunque algunos lactantes podrían tener una infección vírica coexistente que provoque una elevación de la temperatura corporal.
- La faringitis bacteriana aguda se debe con mayor frecuencia a una infección por estreptococos del grupo A (GAS). Afecta a niños de 5─15 años de edad. Las manifestaciones clínicas incluyen fiebre y dolor de garganta y, cuando es grave, puede asociarse con dificultad para tragar. En el examen, las amígdalas están agrandadas y eritematosas, con o sin exudados. A menudo hay linfadenopatía cervical. El mal aspecto, la rigidez del cuello y el trismo no suelen asociarse a la faringoamigdalitis no complicada. Los virus predominan como causas infecciosas agudas de la faringoamigdalitis y a menudo imitan los síntomas y los hallazgos del examen de la faringitis por GAS. El tratamiento es de apoyo para las causas virales; sin embargo, la faringitis por GAS requiere terapia antibiótica.15
- A diferencia de las enfermedades víricas comunes que se presentan con fiebre y babeo, los niños con infecciones profundas del cuello suelen tener una presentación más dramática que incluye aspecto enfermizo, rechazo a mover el cuello y, raramente, estridor.
Lo que no hay que pasar por alto
- Un absceso retrofaríngeo (RPA) es una infección del espacio profundo del cuello que se presenta en niños <6 años, con un pico de edad a los 3 años. La evaluación sérica puede mostrar una leucocitosis con desviación a la izquierda, a veces con trombocitosis y elevación de los marcadores inflamatorios (VSG, PCR), sin embargo estos hallazgos son inespecíficos. Una radiografía lateral del cuello puede mostrar un aumento de la profundidad del espacio prevertebral en la radiografía lateral, lo que sugiere una lesión que ocupa espacio entre el esófago y la columna vertebral. Sin embargo, el traslado inmediato a urgencias puede ser preferible a tomarse el tiempo de realizar una radiografía, especialmente si el niño muestra signos de dificultad respiratoria o existe una alta sospecha clínica. Si el clínico opta por realizar una radiografía lateral del cuello in situ, la placa debe tomarse durante la inspiración y el engrosamiento falso puede ser causado por el llanto, especialmente en los lactantes. El engrosamiento del espacio prevertebral en una placa de buena calidad tiene una especificidad justa para una RPA, pero una placa negativa no excluye la posibilidad de una infección profunda del cuello. Además, no es un estudio definitivo para guiar el tratamiento. La TC del cuello con contraste es la modalidad de imagen de elección para identificar, localizar y diferenciar el absceso del flemón/la celulitis. Los signos de un RPA deben incitar a la derivación a un centro especializado para una mayor evaluación por parte de un otorrinolaringólogo pediátrico, ya que el manejo incluye terapia antibiótica intravenosa y una posible intervención quirúrgica.9,10
Niño con espacio prevertebral normal
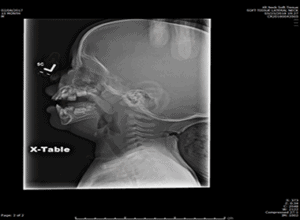
Crédito: Neil Vachhani, MD, Children’s Hospital of the King’s Daughters, Norfolk VA
Niño con ensanchamiento del espacio prevertebral
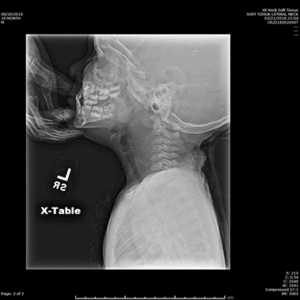
Credit: Neil Vachhani, MD, Children’s Hospital of the King’s Daughters, Norfolk VA
Nota la flecha que indica el ensanchamiento del espacio prevertebral
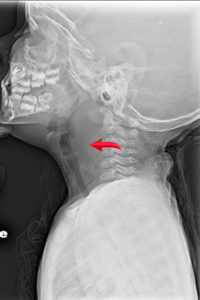
Credit: Neil Vachhani, MD, Children’s Hospital of the King’s Daughters, Norfolk VA
- La angina de Ludwig (infección del espacio submandibular) es una celulitis bacteriana del suelo de la boca en el espacio sublingual y submaxilar. En los casos más graves, la intubación orofaríngea es difícil debido a la incapacidad de levantar la lengua, lo que convierte a esta infección en una posible emergencia de las vías respiratorias. La angina de Ludwig es típicamente una infección bacteriana anaerobia mixta que suele deberse a la propagación de un absceso molar mandibular. Los pacientes se presentan con fiebre, dolor de boca, rigidez de cuello, babeo y disfagia. Tienen sensibilidad en la zona submandibular y la boca se mantiene abierta por la hinchazón lingual. El diagnóstico se realiza en base a los hallazgos sugestivos del examen. El TAC puede ser útil para evaluar la profundidad y el tamaño de la zona infectada. El tratamiento es con antibióticos empíricos de amplio espectro, pero la cirugía no suele ser necesaria. Está indicado el traslado inmediato a un centro especializado dado el riesgo de compromiso de las vías respiratorias por la inflamación de la glotis.11,12
Qué hay que tener en cuenta:
- La epiglotitis es una inflamación de la epiglotis que puede provocar una obstrucción de las vías respiratorias superiores rápidamente progresiva. Con la introducción de la vacuna contra el Haemophilus influenza tipo b, la incidencia ha disminuido drásticamente; sin embargo, la epidemiología ha cambiado con una incidencia creciente secundaria a la infección por Streptococcus en niños mayores vacunados. La epiglotitis clásica debe sospecharse en un niño pequeño no inmunizado con un inicio agudo de fiebre, disfagia, babeo y dificultad respiratoria. El niño puede parecer tóxico y preferir sentarse en posición de «olfateo» o «trípode» para maximizar la permeabilidad de las vías respiratorias. También puede haber estridor, pero la tos es claramente infrecuente, lo que diferencia la epiglotitis de las enfermedades traqueales como el crup y la traqueítis bacteriana. Una radiografía lateral del cuello puede mostrar el clásico «signo del pulgar» que demuestra una inflamación de la epiglotis. Si se sospecha el diagnóstico de epiglotitis, está indicado el traslado inmediato a un centro especializado y deben evitarse esfuerzos adicionales para prevenir el riesgo de obstrucción súbita de las vías respiratorias.13,14
CONCLUSIÓN DEL CASO
En un examen más detallado, el examen oral del paciente muestra múltiples úlceras orales eritematosas en el paladar blando. Tiene máculas eritematosas dispersas en las palmas de las manos y las plantas de los pies. Al quitarle el pañal se observan pápulas eritematosas y lesiones vesiculares. El paciente es diagnosticado de enfermedad mano-pie-boca en base a los hallazgos de las úlceras orales junto con las lesiones cutáneas encontradas en las palmas de las manos, las plantas de los pies y las nalgas. Su historia y su examen físico están ausentes de banderas rojas que sugieran una infección del espacio profundo del cuello o una infección bacteriana del suelo de la boca o de la epiglotis.
Se le da una dosis de ibuprofeno y un polo. La reexaminación 30 minutos después muestra a un niño juguetón y sin babeo. Parece estar cómodo y bien hidratado. No se realizan pruebas diagnósticas. Se le da el alta a casa con educación y cuidados de apoyo que incluyen paracetamol o ibuprofeno según sea necesario para reducir la fiebre y controlar el dolor. Se discuten las precauciones de retorno, incluyendo la deshidratación o la incapacidad de controlar el dolor en casa.
Dureau KP. Abordaje de la fiebre y el babeo en bebés y niños pequeños. J Urgent Care Med. Julio de 2018. Disponible en: https://www.jucm.com/approach-to-fever-and-drooling-in-infants-and-toddlers/.
- Hardy E. Enfermedad mano-pie-boca. Asesoramiento clínico de Ferri 2018. 1st ed. Philadelphia, PA: Elsevier; 2018:540.
- Centros para el Control y la Prevención de Enfermedades (CDC). Enfermedad grave de manos, pies y boca asociada al Coxsackievirus A6-Alabama, Connecticut, California y Nevada, noviembre de 2011-febrero de 2012. MMWR Morb Mortal Wkly Rep. 2012;61:213-214.
- Abzug MJ. Enfermedad de manos, pies y boca y herpangina. Libro de texto Nelson de pediatría. 20th ed. Philadelphia, PA: Elsevier; 2016:1561-568.
- Michaels MG, Williams JV. Coxsackievirus y otros enterovirus. Atlas de diagnóstico físico pediátrico de Zitelli y Davis. 7th ed. Philadelphia, PA: Elsevier; 2018:455-509.
- Faden H. Manejo de la gingivoestomatitis herpética primaria en niños pequeños. Pediatr Emerg Care. 2006;22:268-269.
- Cohen BA. Virus del herpes simple. Dermatología pediátrica. 4th ed. Philadelphia, PA: Elsevier; 2013:104-125.
- Schiffer JT, Corey L. Therapy for HSV Infections. Principios y práctica de las enfermedades infecciosas de Mandell, Douglas y Bennett. 8th ed. Philadelphia, PA: Saunders; 2015:1713-1730.
- Marcdante KJ, Kliegman RM. Cavidad oral. Nelson Essentials of Pediatrics. 7th ed. Philadelphia, PA: Saunders; 2015:429-430.
- Pappas DE, Hendley JO. Absceso retrofaríngeo, absceso faríngeo lateral (parafaríngeo) y celulitis/absceso periamigdalino. Nelson Textbook of Pediatrics. 20th ed. Philadelphia, PA: Elsevier; 2016:2021-2023.
- Rose E. Pediatric respiratory emergencies: upper airway obstruction and infections. Medicina de urgencias de Rosen: Conceptos y práctica clínica. 9th ed. Philadelphia, PA: Elsevier; 2018:2069-2080.
- Marcdante KH, Kliegman RM. Faringitis. Nelson Essentials of Pediatrics. 7th ed. Philadelphia, PA: Saunders; 2015:347-349.
- Shaw J. Infecciones de la cavidad oral. Principios y práctica de las enfermedades infecciosas pediátricas. 5th ed. Philadelphia, PA: Elsevier; 2018:193-199.
- Marcdante K, Kliegman RM. Crup (laringotraqueobronquitis). Nelson Essentials of Pediatrics. 7th ed. Philadelphia, PA: Saunders; 2015:354-356.
- Nayak JL, Weinberg GA. Epiglottitis. Principios y práctica de las enfermedades infecciosas de Mandell, Douglas y Bennett, edición actualizada. 8th ed. Philadelphia, PA: Saunders; 2015: 785-788.
- Yellon RF, Chi DH. Otolaryngology. Atlas de diagnóstico físico pediátrico de Zitelli y Davis. 7th ed. Philadelphia, PA: Elsevier; 2018:868-915.
Katherine P. Dureau, MD es una pediatra general certificada y Fellow, PGY4, en Pediatric Urgent Care, Departamento de Pediatría, División de Medicina de Emergencia, en la Universidad de Emory. La autora no tiene relaciones financieras relevantes con ningún interés comercial
Abordaje de la fiebre y el babeo en bebés y niños pequeños
Katherine P. Dureau, MD
Pediatra de Atención Urgente