De un estudiante de medicina a otro
Jesse Vislisel y Thomas Oetting, MS, MD
Clasificación
La retinopatía diabética se divide en dos clases principales: no proliferativa y proliferativa. La palabra «proliferativa» se refiere a si hay o no neovascularización (crecimiento anormal de los vasos sanguíneos) en la retinaLa enfermedad temprana sin neovascularización se denomina retinopatía diabética no proliferativa (NPDR). A medida que la enfermedad progresa, puede evolucionar hacia la retinopatía diabética proliferativa (RDP), que se define por la presencia de neovascularización y tiene un mayor potencial de consecuencias visuales graves.
RDN – La hiperglucemia provoca daños en los capilares de la retina. Esto debilita las paredes de los capilares y da lugar a pequeñas salidas de las luces de los vasos, conocidas como microaneurismas. Los microaneurismas acaban por romperse y formar hemorragias en la profundidad de la retina, confinadas por la membrana limitante interna (MLI). Debido a su aspecto de punto, se denominan hemorragias «de punto». Los vasos debilitados también se vuelven permeables, lo que hace que el líquido se filtre en la retina. El depósito de líquido bajo la mácula, o edema macular, interfiere en el funcionamiento normal de la mácula y es una causa común de pérdida de visión en los enfermos de RD. La resolución de las lagunas de líquido puede dejar un sedimento, similar al de un río que retrocede tras una crecida. Este sedimento se compone de subproductos lipídicos y aparece como depósitos cerosos y amarillos llamados exudados duros. A medida que la NPDR avanza, los vasos afectados acaban obstruyéndose. Esta obstrucción puede provocar un infarto de la capa de fibras nerviosas, lo que da lugar a manchas blancas y esponjosas denominadas manchas de algodón (CWS).
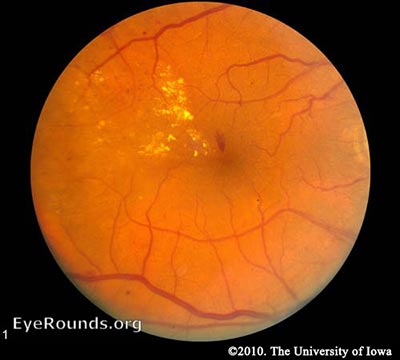
NPDR
La NPDR se subdivide en función de los hallazgos retinianos:
NPDR temprana – Al menos un microaneurisma presente en el examen retiniano.
NPDR moderada: se caracteriza por múltiples microaneurismas, hemorragias puntuales, perlas venosas y/o manchas de algodón.
NPDR severa: en la etapa más severa de la NPDR, se encuentran manchas de algodón, perlas venosas y graves anomalías microvasculares intrarretinianas (IRMA). Se diagnostica mediante la «regla 4-2-1». El diagnóstico se realiza si el paciente presenta alguno de los siguientes elementos: hemorragias intrarretinianas difusas y microaneurismas en 4 cuadrantes, reborde venoso en ≥2 cuadrantes o IRMA en ≥1 cuadrante. En el plazo de un año, entre el 52 y el 75% de los pacientes que entran en esta categoría evolucionarán a RDP (Aiello 2003).
RDP – Como se ha mencionado anteriormente, la retina tiene un alto requerimiento metabólico, por lo que con la isquemia continuada, las células retinianas responden liberando señales angiogénicas como el factor de crecimiento endotelial vascular (VEGF). Los factores angiogénicos, como el VEGF, estimulan el crecimiento de nuevos vasos sanguíneos en la retina para evitar los vasos dañados. Esto se denomina neovascularización. En la RDP, la proliferación fibrovascular se extiende más allá de la MLI. Esto puede parecer una buena idea, pero los nuevos vasos son permeables, frágiles y a menudo están mal dirigidos. Incluso pueden crecer fuera de la retina y dentro del vítreo. A medida que el vítreo se encoge con la edad, tira de estos frágiles vasos y puede provocar su rotura, lo que da lugar a una hemorragia vítrea y a una pérdida repentina de la visión. Estos vasos también pueden cicatrizar, formando fuertes anclajes entre la retina y el vítreo, provocando una tracción en la retina. Si se crea una fuerza suficiente, puede producirse un desprendimiento de retina traccional. Este es otro mecanismo por el que la RD puede causar una pérdida de visión repentina. Si la retina no se vuelve a unir pronto, especialmente si la mácula está afectada, la visión puede verse comprometida de forma permanente.
Aunque los efectos de la neovascularización en la RDP pueden ser devastadores, la causa más común de pérdida de visión en los diabéticos es el edema macular. El edema macular puede producirse en la RNP, pero es más común en los casos más graves de RD debido a la filtración de los nuevos vasos sanguíneos (Wani 2003).
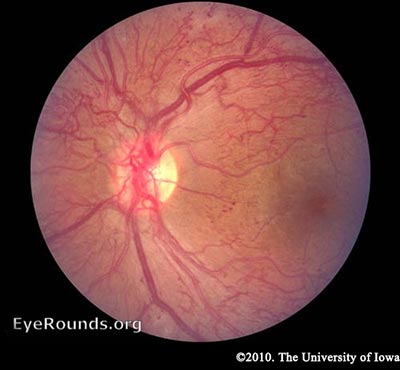
RP
Los diabéticos también pueden tener problemas localizados más anteriormente en el ojo. Las moléculas angiogénicas que se producen en la retina pueden flotar en la parte anterior, provocando la neovascularización del iris. Estos vasos pueden crecer en el ángulo de la cámara anterior donde reside la malla trabecular, el drenaje del ojo. Esto puede obstruir el flujo de salida del líquido acuoso, elevando la presión intraocular y provocando un glaucoma agudo.

