Editores originais – Karsten De Koster
Top Contributors – Karsten De Koster, Nick Van Doorsselaer, Claudia Karina, Alex Palmer e Kenza Mostaqim
Definição/Descrição
Síndrome do stress tibial medial (MTSS) ou Shin-Splint Syndrome é uma condição clínica de dor definida como dor induzida pelo exercício ao longo da borda tibial póstero-medial (terço distal) causada por stress de carga repetitiva durante a corrida e saltos e provocada à palpação ao longo de um comprimento de ≥5consecutive centímetros.
A Associação Médica Americana (AMA) definida como ‘Dor e desconforto na perna devido a corrida repetitiva em superfícies duras ou forçadas, uso excessivo dos flexores dos pés’ em The Standard Nomenclature of Athletic Injuries
Outra terminologia proposta é a descrita por Bruckner e Kahn, “Um termo mais descritivo que explica o evento de tracção inflamatória no aspecto tibial da perna comum nos corredores é a periostite medial da tracção tibial ou simplesmente a periostite tibial medial”
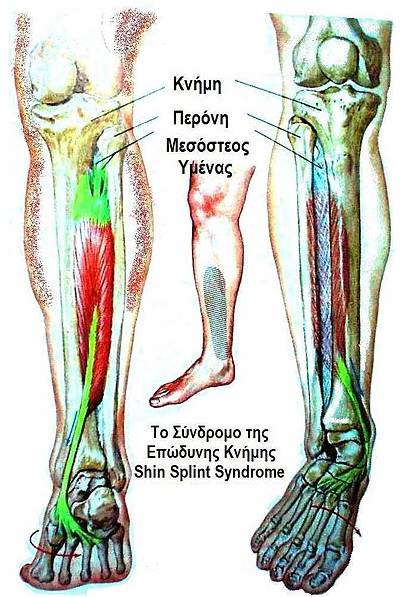
Anatomia clinicamente relevante
A patofisiologia das talas de canela é mais facilmente compreendida depois de examinar a anatomia transversal relevante. Existem 4 compartimentos musculares na perna:
- Anterior: este compartimento contém o músculo tibial anterior, o extensor hallucis longus, o extensor digitorum longus e o peroneus tertius.
- O dorsiflex anterior da tibialis e inverte o pé.
- O extensor hallucis longus estende o dedo grande do pé
- O extensor digitorum longus estende os outros dedos do pé e ajuda na eversion como o peroneus tertius.
- B) Posterior profundo: contém o flexor digitorum longus, o tibialis posterior e o flexor hallucis longus.
- O tibialis posterior plantar flecte e inverte o pé.
- Os outros são predominantemente flexores do pé.
- C) Posteriores superficiais: este é o grupo gastrocnémio e solista; predominam os flexores plantares do tornozelo.
- D) Lateral: este compartimento contém o peroneus brevis e longus, principalmente os evertors do pé
Uma disfunção da tibialis anterior e posterior são normalmente implicadas, também a área de fixação destes músculos pode ser o local da dor. O desequilíbrio muscular e a inflexibilidade, especialmente o aperto dos tríceps surae (músculos gastrocnemius, soleus, e plantaris), está normalmente associado ao MTSS . Os atletas com fraqueza muscular dos tríceps surae são mais propensos à fadiga muscular, levando a uma mecânica de corrida alterada, e à tensão na tíbia. Os médicos devem também examinar a inflexibilidade e desequilíbrio dos músculos do tendão e quadríceps.
Epidemiologia /Etiologia
Shin splint é uma lesão desportiva de uso excessivo comum com taxas de incidência de 4% a 19% em populações atléticas e 4% a 35% da população militar.
Em corredores (velocistas, corredores de média e longa distância e futebolistas) foi identificada como a lesão músculo-esquelética mais comum, com uma taxa de incidência que varia de 13,6% a 20,0% e uma prevalência de 9,5%. Também em dançarinos está presente em 20% da população e até 35% dos novos recrutas de corredores e dançarinos irão desenvolvê-la
Shin-splints é mais comum com atletas de corrida e salto que cometeram erros de treino, especialmente quando sobrecarregam ou quando correm demasiado rápido para o seu potencial. Esta lesão pode também estar relacionada com alterações no programa de treino, tais como um aumento na distância, intensidade e duração. Correr sobre uma superfície dura ou irregular e sapatos de corrida maus (como uma fraca capacidade de absorção de choques) pode ser um dos factores relacionados com o acidente. Anomalias biomecânicas como as anomalias do arco do pé, hiperpronação do pé, comprimento desigual das pernas,… são os factores intrínsecos mais frequentemente mencionados.
As mulheres têm um risco acrescido de sofrer fracturas por stress, especialmente com esta síndrome. Isto deve-se a anomalias nutricionais, hormonais e biomecânicas. Os indivíduos que têm excesso de peso são mais susceptíveis de contrair esta síndrome. Por conseguinte, é importante que as pessoas que têm excesso de peso, combinem o seu exercício com uma dieta ou tentem perder peso antes de iniciar uma terapia ou um programa de treino. Estas pessoas, juntamente com indivíduos em mau estado, devem sempre aumentar lentamente o seu nível de treino. O tempo frio contribui para este sintoma, pelo que é importante (ainda mais do que o habitual) aquecer adequadamente.
A fisiopatologia não é clara mas há duas hipóteses para discussão: periostite induzida por tracção fascial ou uma reacção de stress ósseo local. Internamente, uma inflamação crónica da ligação muscular ao longo da tíbia medial posterior e alterações ósseas são consideradas como a causa mais provável da síndrome de stress da tíbia medial.
Característica/Apresentação clínica
O principal sintoma é dor baça na extremidade distal de dois terços da borda póstero-medial da tíbia. A dor é não-focal mas estende-se por “pelo menos 5 cm” e é frequentemente bilateral, agravando-se também em cada momento de contacto. Um edema leve nesta zona dolorosa pode também estar presente e a sensibilidade à palpação está tipicamente presente após a actividade indutora durante vários dias.
No início o doente só sente dor no início do treino, desaparecendo frequentemente durante o exercício, apenas para regressar durante o período de arrefecimento. Quando as caneleiras se agravam, a dor pode permanecer durante o exercício e também pode estar presente durante horas de dias após a cessação da actividade indutora.
A complicação mais comum das caneleiras é uma fractura de stress, que se manifesta pela sensibilidade da tíbia anterior. Os sinais e sintomas neurovasculares não são geralmente atribuíveis à MTSS e, quando presentes, outras patologias como a síndrome do compartimento crónico do esforço (CECS) ou deficiências vasculares devem ser consideradas como a fonte de dor nas pernas.
Diagnóstico Diferencial
Foi estabelecida uma abordagem algorítmica para diferenciar ainda mais as entidades de dor induzida pelo exercício nas pernas:
- Dor em repouso com sensibilidade palpável indica lesões por stress ósseo (MTSS e fracturas por stress),
- Nenhuma dor em repouso com sensibilidade palpável propõe síndromes de aprisionamento nervoso
- Nenhuma dor em repouso sem sensibilidade palpável torna provável a síndrome de aprisionamento funcional da artéria poplítea e síndrome do compartimento crónico do esforço
MTSS pode sobrepor-se ao diagnóstico de síndrome do compartimento posterior profundo, mas o ponto crítico para a diferenciação é o pósdor de exercício quando comparado com a síndrome do compartimento de esforço crónico posterior profundo.
Comparado com as fracturas de stress, a área dolorosa estende-se por mais de 5 cm nos dois terços distais da borda tibial medial.
| PONTOS-CHAVE PARA AVALIAÇÃO E GESTÃO PARA MTSS | |
|---|---|
| HISTÓRIA | Dores crescentes durante o exercício relacionado com a borda tibial medial no meio e na parte inferior third
Pain persiste durante horas ou dias após a cessação da actividade |
| PHYSICAL EXAMINATION | Intensive tendererness of the involved medial tibial border
More than 5 cm |
| MRI: Reacção periosteal e edema | |
| TREATAMENTO | Muito conservador (a decorrer a reciclagem, ESWT) |
É importante diferenciar a MTSS da MTSS:
- Fractura de Estresse
- Síndrome Compartimental Crônica do Exercício
- Sciatica
- Trombose Venosa Profunda (DVT)
- Entrada de Artéria Poplítea
- Tensão Muscular
- Tumor
- Enfrofibrose arterial
- Infecção
- Entrada de nervos (perónio comum/superficial e safena)
p>As duas condições seguintes são por vezes diagnosticadas erroneamente como talas de canela.
P>Painha na parte anterior (exterior) da perna pode ser síndrome compartimental: Inchaço dos músculos dentro de um compartimento fechado que cria pressão. Os sintomas da síndrome compartimental incluem dores nas pernas, sensações nervosas invulgares, e eventualmente fraqueza muscular.
Pain na parte inferior da perna também pode ser uma fractura por stress (uma fenda incompleta no osso), o que é uma lesão muito mais grave do que as talas de canela. A dor de uma fractura de stress é focal com sensibilidade em menos de 5 cm. que pode ser encontrada com uma impressão digital como um ponto definido de dor aguda. Além disso, as fracturas de stress sentem-se frequentemente melhor de manhã porque o osso descansou toda a noite; as talas de canela sentem-se frequentemente piores de manhã porque os tecidos moles se apertam durante a noite. As talas de canela também são mais dolorosas quando o paciente tenta levantar o pé à força no tornozelo e flexionar o pé.
Procedimentos de diagnóstico
Fazer o diagnóstico com base na história e exame físico é a abordagem mais lógica.
- Uma história padronizada inclui perguntas sobre o início e localização da dor:
- Se houver dor induzida por exercício ao longo dos 2/3 distal da borda tibial medial: Suspeita-se de diagnóstico MTSS
- Pergunta-se ao atleta o que agravou e aliviou a sua dor: Se a dor for provocada durante ou após actividade física e reduzida com repouso relativo, o diagnóstico de MTSS é suspeito
- O atleta é questionado sobre cólicas, ardor e dor tipo pressão na barriga da perna e/ou pinos e agulhas no pé (a sua presença pode ser sinais de síndrome do compartimento crónico do esforço, que pode ser uma lesão concorrente ou a única explicação para a sua dor): Se não estiver presente, o diagnóstico de MTSS é suspeito
- Exame físico Se MTSS for suspeito após a história: a margem tibial postero-medial é palpada e pede-se aos atletas a presença de dor reconhecível (ou seja, de actividades dolorosas).
- Se não houver dor à palpação, ou se a dor for palpada em menos de 5 cm: outras lesões da perna inferior (por exemplo, uma fractura por stress) têm de ser consideradas como presentes e o atleta é rotulado como não tendo MTSS
- Se outros sintomas não típicos de MTSS estiverem presentes (inchaço grave e visível ou eritema ao longo da borda medial): outra lesão na perna deve ser considerada
- Se estiver presente uma dor reconhecível à palpação superior a 5 cm ou mais e não estiverem presentes sintomas atípicos, o diagnóstico de MTSS é confirmado.
Detmer em 1986 desenvolveu um sistema de classificação para subdividir a MTSS em três tipos:
- Tipo I – microfractura tibial, reacção de tensão óssea ou fractura da cortical
- Tipo II – periostalgia da avulsão crónica do periósteo na junção perios-teal-fascial
- Tipo lll – síndrome do compartimento crónico.
Estudos de imagiologia não são necessários para diagnosticar as caneleiras, mas quando um tratamento conservador falha, poderia ser útil realizar um eco. Se a lesão tiver evoluído para uma fractura por stress, uma radiografia pode mostrar linhas negras. Uma ecografia trifásica pode mostrar a diferença entre uma fractura de stress e uma síndrome de stress da tíbia medial. A RM também pode excluir tumores/edemas.
É importante que os clínicos estejam cientes de que cerca de 1/3 (32%) dos atletas com MTSS têm lesões coexistentes na perna inferior
Medidas de resultado
A pontuação MTSS deve ser usada como medida de resultado primário em MTSS porque é válida, fiável e responsiva. Mede:
- dor em repouso
- dor ao realizar actividades da vida diária
- limitações nas actividades desportivas
- dor ao realizar actividades desportivas.
A pontuação MTSS mede especificamente a dor ao longo da canela e as limitações devidas à dor na canela.
Examinação
Examinação demonstra uma sensibilidade intensiva à palpação ao longo da borda tibial medial, a tíbia anterior, no entanto, é normalmente não sensível. Os sintomas neurovasculares estão normalmente ausentes. Ao contrário da fractura por stress, a dor não é focalizada num ponto específico, mas cobre uma distância variável de vários centímetros no terço distal medial e proximal distal da tíbia. Na zona dolorosa, não há uma verdadeira origem muscular, mas a fáscia crural profunda está ligada à borda medial da tíbia. A partir da experiência clínica, uma banda transversal dolorosa pode frequentemente ser palpada, o que corresponde muito provavelmente à aponeurose solitária. Por conseguinte, a MTSS é actualmente hipotética a ter origem na sobrecarga óssea da tíbia e não na tensão dos tecidos moles adjacentes
Físicos devem avaliar cuidadosamente possíveis anomalias no joelho (especialmente varo ou valgo genuínos), torção tibial, anteversão femoral, anomalias no arco do pé, ou uma discrepância no comprimento das pernas. Os movimentos do tornozelo e o movimento subtalar devem também ser avaliados. Os médicos devem também examinar a inflexibilidade e desequilíbrio dos músculos do tendão e quadríceps e a fraqueza dos “músculos centrais”. A estabilidade do núcleo e dos músculos pélvicos pode ser avaliada através da avaliação da capacidade do paciente de manter uma pélvis controlada e nivelada durante uma ponte pélvica a partir da posição supina, ou uma curvatura do joelho de uma perna em pé.
Examinar os sapatos do paciente pode revelar sapatos ou padrões geralmente desgastados, consistentes com uma discrepância no comprimento das pernas ou outras anomalias biomecânicas.
Padrões de marcha anormais devem ser avaliados com o paciente a andar e a correr numa passadeira.
Gestão Médica
O tratamento é predominantemente conservador e não há tratamento comprovadamente eficaz para os atletas. Portanto, a redução temporária ou mesmo a cessação da actividade provocadora é mais frequentemente a resposta inicial tanto do atleta como do treinador para reduzir os sintomas.
As opções de tratamento incluem ultra-sons, terapia por ondas de choque extracorporal, e injecções de esteróides. Schulze et al analisaram várias opções de tratamento desde a aplicação de medicamentos anti-inflamatórios locais e sistémicos até à fisioterapia com ultra-sons, fonoforese, e fricção local. No entanto, concluíram que nenhum destes métodos provou ser superior aos outros.
O tratamento cirúrgico é raramente necessário. É indicado no atleta que falhou um ano de tratamento conservador ou em quem a condição é recorrente (duas ou mais vezes). A técnica descrita é um procedimento aberto com fasciotomia fazendo uma ou mais incisões, do compartimento posterior profundo, libertação da “ponte do soléu”, e ressecção de uma faixa periosteal da tíbia medial envolvida.
35% e 34% tiveram um excelente e bom resultado, enquanto 22% e 9% foram justos e pobres respectivamente e apenas “41% dos atletas regressaram totalmente à sua actividade desportiva de pré-intoma”
P>Os pacientes em pós-operatório devem seguir um programa de reabilitação graduado semelhante ao utilizado no tratamento não cirúrgico.
Gestão de Terapia Física
Educação dos doentes e um programa de exposição de carga graduada parecem ser os tratamentos mais lógicos. A terapia conservadora deveria inicialmente visar a correcção de factores de sobrecarga funcionais, de marcha e biomecânicos.Recentemente, foi defendida a “reciclagem em execução” como uma estratégia de tratamento promissora e foi sugerido um programa de execução graduada como uma intervenção de carga gradual de tecidos.
A prevenção de MTSS foi investigada em poucos estudos e foram defendidas palmilhas amortecedoras, palmilhas de controlo de pronação, e programas de execução graduada.
A prevenção da sobrecarga de tecidos é a principal medida preventiva de MTSS ou caneleiras. Os principais objectivos do tratamento das caneleiras são o alívio da dor e o regresso a actividades sem dor.
Para o tratamento das caneleiras, é importante examinar os factores de risco, o que facilita o diagnóstico e a prevenção desta doença. Na tabela seguinte, pode encontrá-los. (Nível de Evidência: 1a)
| Factores intrínsecos | Factores extrínsecos |
| Idade Sexo Altura Peso Gordura corporal Anteversão do pescoço femoral Genu valgus Pes clavus Hiperpronação Junta laxidade Aeróbica resistência/condicionamento Fatiga Força e equilíbrio entre flexores e extensores Flexibilidade dos músculos/articulações Sabilidade desportiva/coordenação Factores fisiológicos >DD>Desporto-factores relacionados Tipo de desporto Exposição (e.g., correr num dos lados da estrada) Natureza do evento (por exemplo, Correr em colinas) Equipamento Interface sapato/superfície Venue/supervisão Superfície de jogo Medidas de segurança Condições meteorológicas Temperatura /td> |
p>O controlo dos factores de risco pode ser uma estratégia relevante para inicialmente evitar e tratar o MTSS: MIO2
- Género feminino
- História anterior da MTSS
- Menos anos de experiência de corrida
- Uso ortopédico
- Aumento do índice de massa corporal
- Pronado postura do pé (aumento da queda navicular)
- Aumento da flexão plantar do tornozelo
- Aumento da rotação externa da anca
O papel do movimento de rotação interna da anca não é claro. As diferenças entre o desempenho muscular da anca em MTSS e indivíduos de controlo podem ser o efeito e não a causa MIO2
Fase aguda
br>2-6 semanas de repouso combinado com medicação é recomendado para melhorar os sintomas e para um regresso rápido e seguro após um período de repouso. Os AINE e Acetaminofen são frequentemente utilizados para analgesia. Também a crioterapia com Ice-packs e eventualmente géis analgésicos podem ser utilizados após um período de 20 minutos de exercício.
Existem várias modalidades de fisioterapia a utilizar na fase aguda, mas não há provas de que estas terapias, tais como ultra-sons, mobilização de tecidos moles, estimulação eléctrica, sejam eficazes. Uma injecção de corticóide é contra-indicada porque pode dar uma pior sensação de saúde. Porque o tecido saudável também é tratado. Uma injecção de corticóide é dada para reduzir a dor, mas apenas em ligação com o repouso.
Descanso prolongado não é ideal para um atleta
Fase subaguda
O tratamento deve ter como objectivo modificar as condições de treino e tratar eventuais anomalias biomecânicas. A alteração das condições de treino poderia ser reduzida em 50% na distância de corrida, intensidade e frequência e intensidade. É aconselhável evitar colinas e superfícies irregulares.
Durante o período de reabilitação, o paciente pode fazer exercícios de baixo impacto e treino cruzado (como correr numa máquina hidro-ginástica). Após algumas semanas, os atletas podem aumentar lentamente a intensidade e a duração do treino e acrescentar actividades específicas do desporto, e correr em colinas ao seu programa de reabilitação, desde que permaneçam sem dores.
Um programa de exercícios de alongamento e fortalecimento (excêntrico) de bezerros pode ser introduzido para prevenir a fadiga muscular. (Nível de Evidência: 3a) (Nível de Evidência: 3a) (Nível de Evidência: 5). Os pacientes também podem beneficiar do fortalecimento dos músculos centrais da anca. O desenvolvimento da estabilidade do núcleo com músculos abdominais, glúteos e da anca fortes pode melhorar a mecânica de corrida e prevenir lesões por sobreutilização da extremidade inferior da anca.
O treino do equilíbrioroprioceptivo é crucial na educação neuromuscular. Isto pode ser feito com um suporte de uma perna ou um quadro de equilíbrio. Uma melhor propriocepção aumentará a eficiência dos músculos estabilizadores articulares e posturais e ajudará o corpo a reagir a incongruências da superfície de corrida, também chave na prevenção de reinjúrias.
P>A perda de bons sapatos com boa absorção de choque pode ajudar a prevenir uma nova ou reinjúria. Por conseguinte, é importante mudar o calçado do atleta a cada 250-500 milhas, uma distância em que a maioria dos sapatos perde até 40% da sua capacidade de absorção de choques.
br> Em caso de problemas biomecânicos do pé, os indivíduos podem beneficiar da ortopedia. Uma órtese de venda livre (flexível ou semi-rígida) pode ajudar na pronação excessiva do pé e no plano de pes. Um molde ou uma cinta pneumática podem ser necessários em casos graves.
Uma terapia manual pode ser usada para controlar várias anomalias biomecânicas da coluna, articulação sacro-ilíaca e vários desequilíbrios musculares. São frequentemente utilizados para evitar a recidiva da lesão antiga.
Existe também acupunctura, injecções de ultra-sons e terapia de ondas de choque extracorporais, mas a sua eficácia ainda não está provada.
Linha de fundo clínica
‘Talas de canela’ é um termo vago que implica dor e desconforto na parte inferior da perna, causados por stress de carga repetitiva. Pode haver todo o tipo de causas para esta patologia, de acordo com diferentes pesquisas. Portanto, um bom conhecimento da anatomia é sempre importante, mas também é importante conhecer as outras perturbações da perna inferior para excluir outras possibilidades, o que facilita a compreensão do que está a correr mal. Também um rastreio detalhado dos factores de risco conhecidos, tanto intrínsecos como extrínsecos, para reconhecer os factores que podem contribuir para a causa da doença e abordar estes problemas.
- 1.0 1.1 1.2 1.3 1.4 Winters, M. Síndrome do stress tibial medial: diagnóstico, tratamento e avaliação dos resultados (Prémio da Academia de Doutoramento). Br J Sports Med. 2018
- 2,0 2,1 2,2 2,2 2,3 Thacker, S. B., Gilchrist, J., Stroup, D. F., & Kimsey, C. D. A prevenção das caneleiras no desporto: uma revisão sistemática da literatura. Medicina & Ciência no Desporto & Exercício. 2002; 34(1): 32-40.
- 3.0 3.1 3.2 3.3 3.3 3.4 3.5 3.6 3.7 Galbraith, R. M., & Lavallee, M. E. Síndrome do stress tibial medial: opções de tratamento conservador. Revisões actuais em medicina músculo-esquelética. 2009; 2(3): 127-133.
- 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 4.11 4.12 4.13 4.14 4.15 4.16 4.17 Lohrer, H., Malliaropoulos, N., Korakakis, V., & Padhiar, N. Dores nas pernas induzidas pelo exercício em atletas: diagnóstico, avaliação, e estratégias de gestão. O Médico e a medicina desportiva. 2018
- Pietrzak, M. Diagnóstico e gestão da síndrome do stress medial agudo da tíbia numa competidora feminina de 15 anos de surf que salva vidas. Revista internacional de fisioterapia desportiva. 2014; 9(4): 525.
- Winters, M., Bakker, E. W. P., Moen, M. H., Barten, C. C., Teeuwen, R., & Weir, A. O síndrome de stress medial da tíbia pode ser diagnosticado de forma fiável utilizando a história e o exame físico. Br J Sports Med.2018; 52(19): 1267-1272.
- 7,0 7,1 7,2 7,3 7,4 Broos P. Sportlets : aan het locomotorisch apparaat. Leuven: Garant, 1991. (Nível de evidência: 5)
- Peterson L, Renström P. Sports Injuries: A sua Prevenção e Tratamento. Londres: Dunitz. 2001
- Reid DC. Avaliação e Reabilitação de Lesões Desportivas. Nova Iorque: Churchill Livingstone. 1992
- 10.0 10.1 Os editores do mundo dos corredores. Tudo o que precisa de saber sobre talas de canela. Disponível em: http://www.runnersworld.com/tag/shin-splints. (Acesso em 10/12/2018) Nível de evidência 5
- 11.0 11.1 11.2 Moen, M. H., Tol, J. L., Weir, A., Steunebrink, M., & De Winter, T. C. Síndrome do stress tibial medial. Medicina desportiva. 2009; 39(7): 523-546. (Nível de evidência 3A)
- 12.0 12.1 Beck B. Lesões por stress tibial: uma revisão etiológica para fins de orientação da gestão. Medicina desportiva. 1998; 26(4):265-279.
- Kortebein PM, Kaufman KR, Basford JR, Stuart MJ. Medial tibial stress syndrome. Med Sci Sports Exerc 2000;32(3 Suppl):S27-33.(Nível de evidência 1A)
- Wilder R, Seth S. Lesões de uso excessivo: tendinopatias, fracturas de stress, síndrome compartimental, e talas de canela. Clin Sports Med. 2004;23(1):55-81. (Nível de evidência 4)
- Strakowski J, Jamil T. Gestão de lesões comuns em corredores. Phys Med Rehabil Clin N Am. 2006;17(3):537-552.(Nível de evidência 2A)
- 17,0 17,1 Dugan S, Weber K. Fractura por stress e reabilitação. Phys Med Rehabil Clin N Am. 2007;18(3):401–416. (Nível de evidência 3A)
- Sommer H, Vallentyne S. Efeito da postura do pé na incidência da síndrome do stress tibial medial. Exercício desportivo Med Sci. 1995;27:800–804. (Nível de evidência 3A)
- Niemuth P, Johnson R, Myers M, Thieman T. Hip muscle weakness and overuse injuries in recreational runners. Clin J Sport Med. 2005;15(1):14–21. (Nível de evidência 1A)
- Howell J. Effect of counterstrain on stretch reflexes, Hoffmann reflexes, and clinical outcomes in subjects with plantar fasciitis. J Am Osteopath Assoc. 2006;106(9):547-556. (Nível de evidência 1B)
- Yates B, Allen MJ, Barnes MR. Resultado do tratamento cirúrgico da síndrome do stress tibial medial. J Bone Joint Surg Am. 2003;85-A(10):1974-80. (Nível de evidência 4)
- Alfayez, S. M., Ahmed, M. L., & Alomar, A. Z. Um artigo de revisão da síndrome de stress medial da tíbia. Journal of Musculoskeletal Surgery and Research. 2017; 1(1): 2. (Nível de Evidência: 4)
- Winkelmann, Z. K., Anderson, D., Games, K. E., & Eberman, L. E. Factores de Risco da Síndrome do Stress Tibial Medial em Indivíduos Activos: Uma Revisão Baseada em Evidências. Journal of athletic training. 2016; 51(12):1049-1052. (Nível de Evidência: 1a)
- 29,0 29,1 29,2 DeLee J, Drez D, Miller M. DeLee e os princípios e prática da medicina ortopédica desportiva de Drez. Filadélfia, PA: Saunders. 2003:2155-2159.(Nível de Evidência: 5)
li> Fredericson M. Lesões comuns em corredores. Diagnóstico, reabilitação e prevenção. Sports Med. 1996;21:49–72. (Nível de evidência 4)
li> Greenman P. Princípios da medicina manual. Filadélfia, PA: Lippincott Williams & Wilkins. 2003;3(11):337–403, 489. . (Nível de evidência 1A)
li> Karageanes S. Princípios da medicina desportiva manual. Filadélfia, PA: Lippincott, Williams e Wilkins. 2005: 467–468. Nível de evidência 1A) li> Moen, M. H., Holtslag, L., Bakker, E., Barten, C., Weir, A., Tol, J. L., & Backx, F. O tratamento da síndrome do stress tibial medial em atletas; um ensaio clínico aleatório. Medicina Desportiva, Artroscopia, Reabilitação, Terapia & Tecnologia.2012; 4(1): 12.(Nível de evidência 1A)
li> Holen KJ, Engebretsen L, Grontvedt T, Rossvoll I, Hammer S, Stoltz V. Tratamento cirúrgico da síndrome de stress medial da tíbia (tala de canela) por fasciotomia do compartimento posterior superficial da perna. Scand J Med Sci Sports. 1995;5(1):40-3. (Nível de evidência 1A)
Couture C, Karlson K. Lesões por stress tibial: diagnóstico e tratamento decisivo das “caneleiras”. Phys Sportsmed. 2002;30(6):29-36.(Nível de evidência: 3a)
>br>>>/p>
br>>>/p>