D’un étudiant en médecine à un autre
Jesse Vislisel et Thomas Oetting, MS, MD
Classification
La rétinopathie diabétique se divise en deux classes principales : non proliférante et proliférante. Le mot « prolifératif » fait référence à la présence ou non d’une néovascularisation (croissance anormale des vaisseaux sanguins) dans la rétineLa maladie précoce sans néovascularisation est appelée rétinopathie diabétique non proliférative (NPDR). Au fur et à mesure que la maladie progresse, elle peut évoluer vers une rétinopathie diabétique proliférante (RDP), qui est définie par la présence d’une néovascularisation et présente un plus grand potentiel de conséquences visuelles graves.
RND – L’hyperglycémie entraîne des dommages aux capillaires rétiniens. Cela affaiblit les parois capillaires et entraîne de petites excroissances des lumières des vaisseaux, appelées microanévrismes. Les microanévrismes finissent par se rompre pour former des hémorragies profondes dans la rétine, confinées par la membrane limitante interne (MLI). En raison de leur apparence en forme de points, on les appelle des hémorragies « en pointillé ». Les vaisseaux affaiblis deviennent également perméables, ce qui entraîne une infiltration de liquide dans la rétine. Le dépôt de liquide sous la macula, ou œdème maculaire, interfère avec la fonction normale de la macula et est une cause fréquente de perte de vision chez les personnes atteintes de RD. La résolution des lacs de liquide peut laisser derrière elle des sédiments, semblables à ceux d’une rivière qui se retire après une crue. Ces sédiments sont composés de sous-produits lipidiques et apparaissent sous forme de dépôts cireux et jaunes appelés exsudats durs. Au fur et à mesure que la NPDR progresse, les vaisseaux touchés finissent par être obstrués. Cette obstruction peut provoquer un infarctus de la couche de fibres nerveuses, ce qui se traduit par des taches blanches et duveteuses appelées taches de coton (CWS).
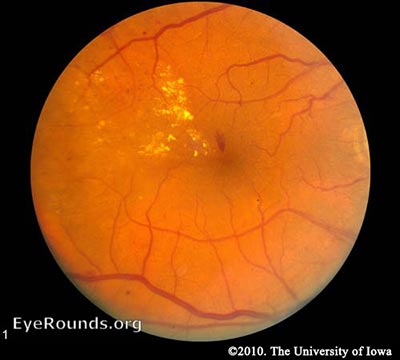
NPDR
La NPDR est encore subdivisée en fonction des résultats rétiniens :
NPDR précoce – Au moins un microanévrisme présent à l’examen rétinien.
NPDR modérée – Caractérisée par de multiples microanévrismes, des hémorragies par points, un bourrelet veineux et/ou des taches de coton.
NPDR sévère – Au stade le plus sévère de la NPDR, vous trouverez des taches de coton, un bourrelet veineux et des anomalies microvasculaires intrarétiniennes (IRMA) sévères. Elle est diagnostiquée selon la « règle des 4-2-1 ». Un diagnostic est posé si le patient présente l’un des éléments suivants : hémorragies intrarétiniennes diffuses et microanévrismes dans 4 quadrants, perlage veineux dans ≥2 quadrants ou IRMA dans ≥1 quadrant. Dans un délai d’un an, 52 à 75 % des patients entrant dans cette catégorie évolueront vers une RDP (Aiello 2003).
RDP – Comme mentionné précédemment, la rétine a un besoin métabolique élevé, donc avec une ischémie continue, les cellules rétiniennes répondent en libérant des signaux angiogéniques tels que le facteur de croissance endothélial vasculaire (VEGF). Les facteurs angiogéniques, comme le VEGF, stimulent la croissance de nouveaux vaisseaux sanguins rétiniens pour contourner les vaisseaux endommagés. C’est ce qu’on appelle la néovascularisation. Dans la PDR, la prolifération fibrovasculaire s’étend au-delà de la MLI. Cela peut sembler une bonne idée, mais les nouveaux vaisseaux sont peu étanches, fragiles et souvent mal orientés. Ils peuvent même se développer à partir de la rétine et dans le vitré. Lorsque le vitré rétrécit avec l’âge, il tire sur ces vaisseaux fragiles et peut les déchirer, ce qui entraîne une hémorragie du vitré et une perte de vision soudaine. Ces vaisseaux peuvent également se cicatriser et former des ancrages solides entre la rétine et le vitré, entraînant une traction sur la rétine. Si la force créée est suffisante, un décollement de rétine par traction peut se produire. Il s’agit d’un autre mécanisme par lequel la RD peut entraîner une perte de vision soudaine. Si la rétine n’est pas recollée rapidement, surtout si la macula est impliquée, la vision peut être compromise de façon permanente.
Alors que les effets de la néovascularisation dans la RD peuvent être dévastateurs, la cause la plus courante de perte de vision chez les diabétiques est l’œdème maculaire. L’œdème maculaire peut se produire dans la NPDR, mais il est plus fréquent dans les cas plus graves de RD en raison de la fuite des nouveaux vaisseaux sanguins (Wani 2003).
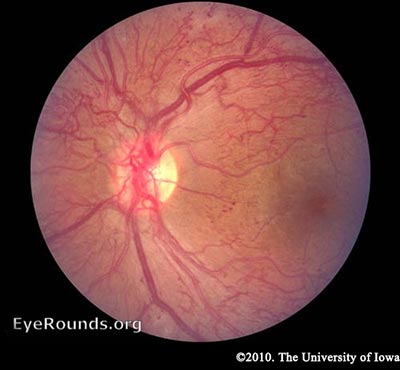
PDR
Les diabétiques peuvent également avoir des problèmes situés plus antérieurement dans l’œil. Les molécules angiogéniques produites par la rétine peuvent flotter vers l’avant et provoquer une néovascularisation de l’iris. Ces vaisseaux peuvent se développer dans l’angle de la chambre antérieure où se trouve le réseau trabéculaire, le drain de l’œil. Cela peut obstruer l’écoulement du liquide aqueux, augmentant la pression intraoculaire et provoquant un glaucome aigu.

