WikiVet LIVE – au Congrès virtuel 2021 – WikiVet s’est associé à The Webinar Vet et a créé un flux étudiant au Congrès virtuel 2021
Il y a un nombre limité de billets GRATUITS pour les étudiants – sur la base du premier arrivé, premier servi.
Introduction
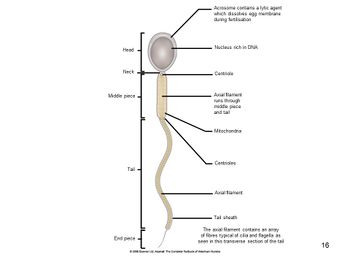
La spermatogenèse est le processus de transformation progressive des cellules germinales en spermatozoïdes. Elle se produit principalement dans les tubules séminifères des testicules et peut être divisée en trois phases, chacune étant associée à différents types de cellules germinales :
- Phase proliférative : spermatogonies → spermatocytes
- Phase méiotique : spermatocytes → spermatides
- Phase de différenciation (également appelée spermiogenèse) : spermatides → spermatozoïdes
Contrairement à la production féminine de gamètes qui se produit entièrement avant la naissance, la maturation des gamètes se produisant de manière pulsatile après la puberté, les mâles produisent des gamètes en continu à partir de la puberté pour le reste de leur vie reproductive et la libération des gamètes est constante.
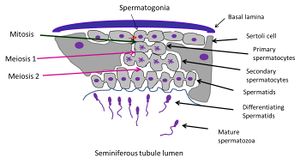
Les tubules séminifères sont le siège de la spermatogenèse. Les deux principaux types de cellules à l’intérieur des tubules impliqués dans la spermatogenèse sont les cellules germinales, qui se développeront en spermatozoïdes, et les cellules somatiques connues sous le nom de cellules de Sertoli, qui nourrissent les cellules germinales tout au long du processus de développement.
Au fur et à mesure que les cellules germinales progressent dans leurs stades de développement, elles passent lentement de la membrane basale des tubules à la lumière tubulaire en passant par les jonctions serrées entre les cellules de Sertoli.
Stades de la spermatogenèse
Phase de prolifération
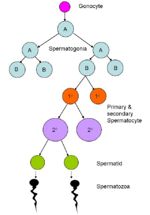
Les spermatogonies souches ou A situées dans la région basale de l’épithélium tubulaire subissent des mitoses. La progéniture de ces divisions maintient son propre nombre et donne naissance à plusieurs spermatogonies B interconnectées (le nombre de celles-ci provenant d’une seule spermatogonie A dépend de l’espèce). Les spermatogonies B se divisent pour donner naissance aux spermatocytes primaires (1o). Tous les descendants d’une spermatogonie B restent connectés par des ponts cytoplasmiques, formant un clone cellulaire semblable à un syncytium qui subit un développement synchrone.
Phase méiotique
Chaque spermatocyte 1o se divise pour donner naissance à deux spermatocytes secondaires (2o) de courte durée, qui donnent à leur tour naissance à deux spermatides chacun. Les spermatides contiennent un nombre haploïde de chromosomes (la moitié du nombre d’une cellule somatique). 1o spermatocytes sont les plus grandes cellules de la série spermatogène et sont situés à peu près à mi-chemin dans l’épithélium séminifère.
Le processus de méiose se déroule sur une longue période, la prophase de la première division méiotique pouvant prendre jusqu’à trois semaines
Phase de différenciation
Cette phase est également connue sous le nom de spermiogenèse.
Les spermatides subissent une transformation en spermatozoïdes. De nombreux changements se produisent à l’intérieur des cellules, les trois principaux étant :
i) la formation de l’acrosome, qui recouvre la partie crânienne de la tête. L’acrosome contiendra des enzymes hydrolytiques pour permettre la fusion des spermatozoïdes et de l’ovule pour la fécondation.
ii) la condensation de la chromatine nucléaire dans la tête pour former une structure de coloration sombre
iii) la croissance de la queue à l’opposé de l’acrosome, et la perte de l’excès de matériel cytoplasmique qui est versé comme un corps résiduel. Le corps est phagocyté par les cellules de Sertoli.
Les changements morphologiques survenant au cours de ce processus peuvent être observés si l’on examine des sections de différents tubules séminifères.
Pour une représentation schématique, se référer à la figure 2.
Contrôle hormonal de la spermatogenèse
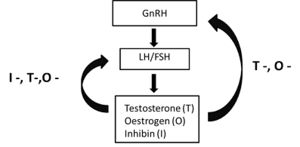
La spermatogenèse est contrôlée par un mécanisme de rétroaction complexe impliquant l’hypothalamus, l’hypophyse antérieure et les testicules. L’hormone de libération gonadotrophique (GnRH) est libérée par l’hypothalamus de manière pulsatile et se déplace par les vaisseaux portails jusqu’à l’hypophyse antérieure, où elle agit sur les cellules gonadotrophes. Ces cellules répondent à la stimulation en produisant soit l’hormone folliculo-stimulante (FSH), soit l’hormone lutéinisante (LH), selon le schéma de sécrétion de la GnRH.
LH et FSH circulent dans le sang jusqu’aux testicules, où la LH agit sur les cellules de Leydig pour les stimuler à convertir les stéroïdes en testostérone et autres androgènes, qui contribuent à leur tour à la stimulation des cellules de Sertoli.
LaFSH agit sur les récepteurs des cellules de Sertoli et, en association avec la testostérone, stimule de nombreuses fonctions, notamment la synthèse et la sécrétion d’œstrogènes, d’inhibine et de nombreux autres produits, la méiose, la maturation des spermatocytes et la fonction des cellules de Leydig.
L’inhibine, la testostérone et les œstrogènes ont un effet de rétroaction négatif sur l’hypophyse antérieure et l’hypothalamus pour supprimer la sécrétion des hormones gonadotrophiques (figure 3).
Webinaires

Morphologie du sperme bovin
- Hess RA, Spermatogenèse, aperçu. In : Knobil E, Neil JD (eds.), Encyclopédie de la reproduction. New York : Academic Press ; 1999 : pp. 539-545
Cunningham, JG et Klein, BG (eds)(2007) Textbook of Veterinary Physiology. Saunders Elsevier.

Vidéos
Sélection de vidéos pertinentes
Dissection du testicule équin

PowerPoint
Sélection de tutoriels PowerPoint pertinents
Histologie de l’appareil reproducteur masculin
Tweet
Introduction WikiVet® – Aide WikiVet – Signaler un problème
.