Overgranulation ist ein Problem, das wir in unserer klinischen Praxis häufig finden. In der medizinischen Literatur ist jedoch wenig über dieses Thema veröffentlicht worden. Ziel dieses Beitrags ist es, die möglichen Ursachen der Übergranulation besser zu verstehen und zu analysieren, welche Behandlungsstrategien sinnvoll sein könnten.
Was ist Übergranulation?
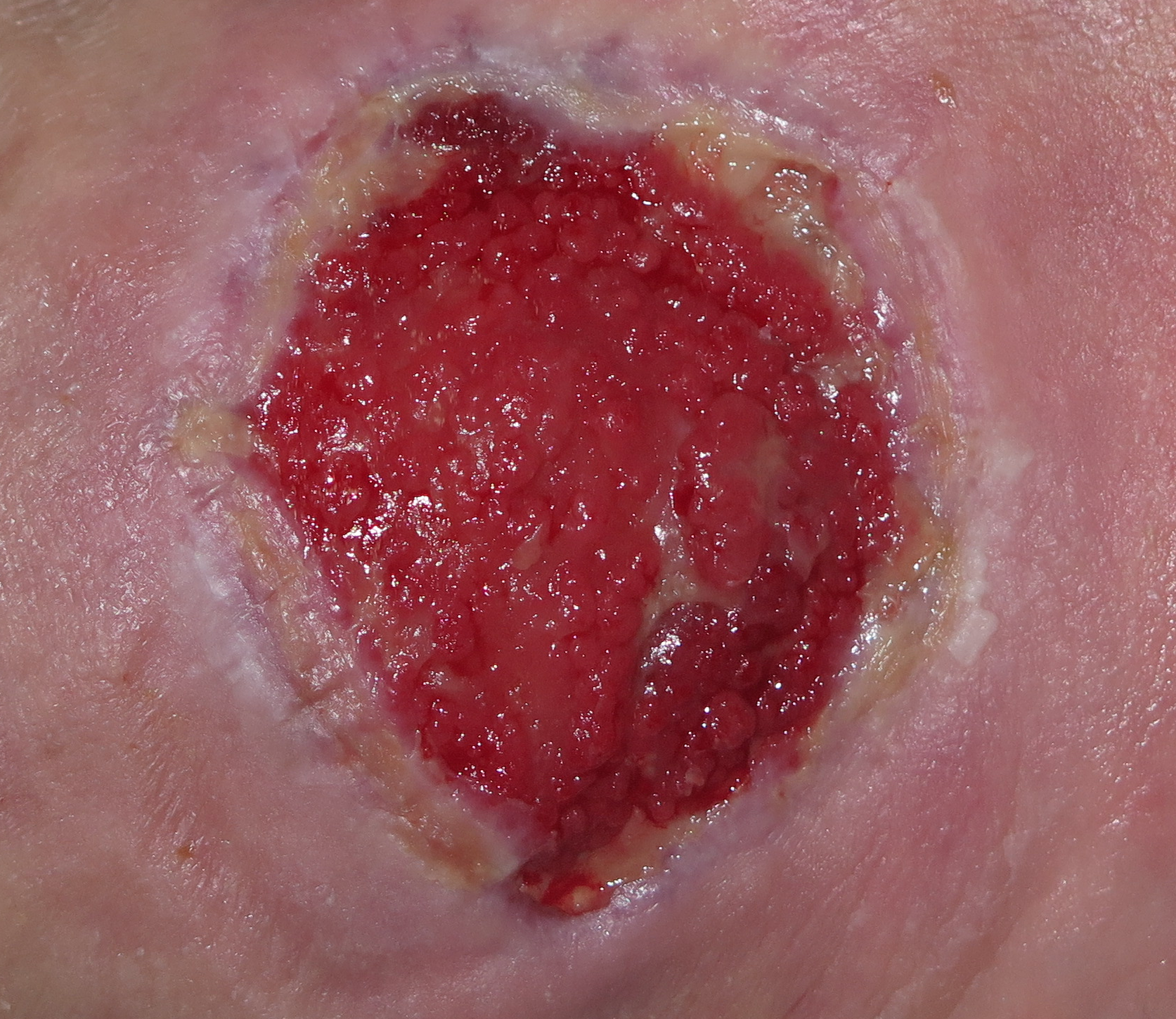
Es handelt sich um einen Überschuss an Granulationsgewebe, das im Wundbett über die Oberfläche hinauswächst und dadurch die Heilung behindert. Es handelt sich dabei um eine aberrante Reaktion mit einem Überwuchs von Fibroblasten und Endothelzellen mit einer Struktur, die dem normalen Granulationsgewebe ähnelt. Es hat ein schwammiges, brüchiges, tiefrotes Aussehen. Es ist häufig in Wunden vorhanden, die durch sekundäre Intention heilen.
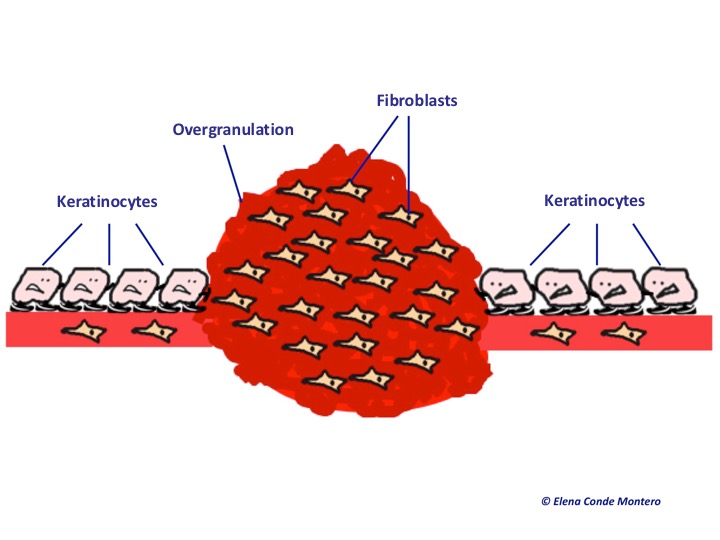
Keratinozyten sind Zellen, die proliferieren und horizontal wandern. Übergranulationsgewebe verhält sich wie ein Berg, der das Vorankommen der Keratinozyten auf der Wundgrundfläche behindert, um eine vollständige Reepithelisierung zu erreichen.
Wenn Sie mehr über die Physiologie des Heilungsprozesses wissen möchten, können Sie den Beitrag „Kurzer Überblick über die Wundheilung“ lesen.
Warum kommt es zu einer Übergranulation?
Eine Übergranulation im Wundbett kann aus verschiedenen Gründen auftreten, denen ein übermäßiges Entzündungsmilieu gemeinsam ist. Vor allem bei schwer heilenden Wunden oder Wunden, die durch Verbrennungen entstanden sind, muss jedoch als erstes das Vorhandensein von Tumorgewebe ausgeschlossen werden. Wir müssen eine maligne Transformation vermuten, wenn die Übergranulation unregelmäßig ist, sich schwer anfühlt, über die Wundränder hinausgeht, nicht auf die Behandlung anspricht und sich über Monate hinweg entwickelt. Im Zweifelsfall sollte eine Biopsie durchgeführt werden.
Im folgenden Bild sehen wir einen Tumor mit einer übergranulierten Oberfläche mit Blumenkohlerscheinung. Es handelt sich um ein Plattenepithelkarzinom, das sich in einem lang anhaltenden Verbrennungsulkus präsentiert.

Wenn eine Malignität ausgeschlossen ist, sind dies verschiedene Bedingungen, die eine Übergranulierung im Wundbett auslösen können:
- Infektion: geht meist mit starkem Exsudat, Mazeration der Wundränder und Blutungen einher.
- Irritative Dermatitis, allergische Kontaktdermatitis: sekundär zu Fasern und anderen Bestandteilen der üblicherweise verwendeten Verbände und topischen Produkte.
- Okklusion: Übergranulation wurde mit der Verwendung von Okklusivverbänden wie Hydrokolloidverbänden in Verbindung gebracht. Dieser Effekt wurde mit mehreren Faktoren in Verbindung gebracht, wie z.B. der Förderung der Wirkung von Wachstumsfaktoren, der Produktion neuer Gefäße, um die lokale hypoxische Umgebung zu kompensieren, und der Zunahme von Ödemen aufgrund von übermäßigem Exsudat.
- Reibung: in Bereichen der Reibung mit externen Geräten wie Stomavorrichtungen oder Kathetern.
Wie sollte Übergranulation behandelt werden?
Aufgrund des Mangels an Forschungsarbeiten auf diesem Gebiet gibt es kein standardisiertes Management von Übergranulation bei chronischen Hautwunden. Verschiedene Behandlungen wurden auf der Grundlage kleiner Fallserien vorgeschlagen, aber gut konzipierte klinische Studien sind erforderlich, um ihren Nutzen zu bestimmen und zu vergleichen.
Hier finden Sie eine Zusammenfassung der verfügbaren Alternativen entsprechend dem vermuteten auslösenden Problem:
- Bei Anzeichen einer Infektion: Die Verwendung von Produkten mit antibakteriellen Eigenschaften wird empfohlen. Weitere Untersuchungen können erforderlich sein, um einen zugrundeliegenden Abszess auszuschließen.
- Verbände, die die Feuchtigkeit reduzieren und Druck auf die Wunde ausüben, um das Ödem zu reduzieren: Wechsel von einem okklusiven zu einem nicht-okklusiven Verband, Verwendung von Schaumstoffen.
- Silbernitratstäbchen: Einige Autoren halten sie für eine der wirksamsten Behandlungen. Da jedoch die Proliferation von Fibroblasten abnimmt, sollte eine längere Anwendung dieser Sticks vermieden werden. Ihr Einsatz sollte nur auf die widerstandsfähigsten Bereiche beschränkt werden. Perilesionale Haut muss geschützt werden, um eine Verätzung zu vermeiden.
- Chirurgische Kürettage oder Exzision: wird nicht empfohlen, da sie gesundes Gewebe beschädigen, Blutungen verursachen und Infektionen fördern kann.
- Topische Kortikosteroidcreme: aufgrund ihrer entzündungshemmenden Wirkung ist die Reaktion in der Regel gut, wenn sie ein oder zwei Wochen lang angewendet wird. Dies ist die am häufigsten eingesetzte Behandlung in unserer Wundklinik.
- Andere, weniger häufig eingesetzte Behandlungen: Laser, Kryotherapie, Imiquimod (Lain,2015).
Was ist Ihre Erfahrung? Wie gehen Sie mit Übergranulation im Wundbett um?
- Chaverri Fierro D. Hipergranulación en heridas crónicas: un problema ocasional pero no infrecuente. Gerokomos. 2007;18(3): 48-52.
- Hampton S. Understanding overgranulation in tissue viability practice. Br J Community Nurs. 2007 Sep;12(9):S24-30.
- Lain EL, Carrington PR. Imiquimod-Behandlung von überschießendem Granulationsgewebe bei einem nicht heilenden diabetischen Ulkus. Arch Dermatol 2005; 141: 1368-70.
Auch verfügbar in: Español (Spanisch)