Von einem Medizinstudenten zum anderen
Jesse Vislisel und Thomas Oetting, MS, MD
Klassifizierung
Die diabetische Retinopathie lässt sich in zwei Hauptklassen einteilen: nicht-proliferativ und proliferativ. Das Wort „proliferativ“ bezieht sich darauf, ob eine Neovaskularisation (abnormales Wachstum von Blutgefäßen) in der Netzhaut vorliegt oder nicht. Eine frühe Erkrankung ohne Neovaskularisation wird als nicht-proliferative diabetische Retinopathie (NPDR) bezeichnet. Wenn die Krankheit fortschreitet, kann sie sich zu einer proliferativen diabetischen Retinopathie (PDR) entwickeln, die durch das Vorhandensein von Neovaskularisationen definiert ist und ein größeres Potenzial für schwerwiegende visuelle Folgen hat.
NPDR – Hyperglykämie führt zu einer Schädigung der Netzhautkapillaren. Dadurch werden die Kapillarwände geschwächt und es kommt zu kleinen Ausstülpungen der Gefäßlumina, die als Mikroaneurysmen bezeichnet werden. Mikroaneurysmen reißen schließlich auf und bilden Blutungen tief in der Netzhaut, die von der Membrana limitans interna (ILM) begrenzt werden. Wegen ihres punktförmigen Aussehens werden sie „dot-and-blot“-Blutungen genannt. Die geschwächten Gefäße werden außerdem undicht, wodurch Flüssigkeit in die Netzhaut sickert. Flüssigkeitsablagerungen unter der Makula, auch Makulaödem genannt, beeinträchtigen die normale Funktion der Makula und sind eine häufige Ursache für den Sehverlust bei Menschen mit DR. Bei der Auflösung von Flüssigkeitsseen kann ein Sediment zurückbleiben, ähnlich wie bei einem zurückweichenden Fluss nach einem Hochwasser. Dieses Sediment besteht aus Lipid-Nebenprodukten und erscheint als wachsartige, gelbe Ablagerungen, die als harte Exsudate bezeichnet werden. Wenn die NPDR fortschreitet, werden die betroffenen Gefäße schließlich verstopft. Diese Obstruktion kann einen Infarkt der Nervenfaserschicht verursachen, was zu flauschigen, weißen Flecken führt, die Watteflecken (CWS) genannt werden.
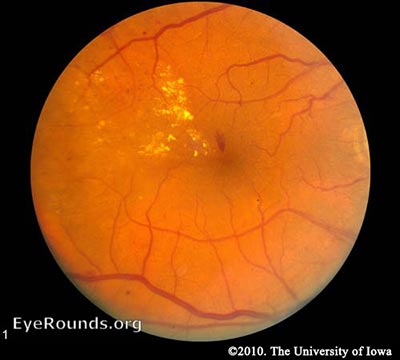
NPDR
NPDR wird anhand der Netzhautbefunde weiter unterteilt:
Frühe NPDR – Mindestens ein Mikroaneurysma bei der Netzhautuntersuchung vorhanden.
Moderate NPDR – Gekennzeichnet durch mehrere Mikroaneurysmen, Punkt-und-Fleck-Blutungen, venöse Wulstbildung und/oder Watteflecken.
Schwere NPDR – Im schwersten Stadium der NPDR findet man Watteflecken, venöse Wulstbildung und schwere intraretinale mikrovaskuläre Anomalien (IRMA). Es wird anhand der „4-2-1-Regel“ diagnostiziert. Die Diagnose wird gestellt, wenn der Patient eines der folgenden Merkmale aufweist: diffuse intraretinale Blutungen und Mikroaneurysmen in 4 Quadranten, venöses Beading in ≥2 Quadranten oder IRMA in ≥1 Quadrant. Innerhalb eines Jahres entwickeln 52-75% der Patienten, die in diese Kategorie fallen, eine PDR (Aiello 2003).
PDR – Wie bereits erwähnt, hat die Netzhaut einen hohen metabolischen Bedarf, so dass bei anhaltender Ischämie die Netzhautzellen mit der Freisetzung von angiogenen Signalen wie dem vaskulären endothelialen Wachstumsfaktor (VEGF) reagieren. Angiogene Faktoren, wie VEGF, stimulieren das Wachstum neuer retinaler Blutgefäße, um die beschädigten Gefäße zu umgehen. Dies wird als Neovaskularisation bezeichnet. Bei der PDR dehnt sich die fibrovaskuläre Proliferation über die ILM hinaus aus. Das mag nach einer guten Idee klingen, aber die neuen Gefäße sind undicht, brüchig und oft fehlgeleitet. Sie können sogar von der Netzhaut in den Glaskörper hineinwachsen. Wenn der Glaskörper mit dem Alter schrumpft, zieht er an diesen fragilen Gefäßen und kann sie zum Reißen bringen, was zu einer Glaskörperblutung und plötzlichem Sehverlust führt. Diese Gefäße können auch vernarben und starke Verankerungen zwischen Netzhaut und Glaskörper bilden, die eine Zugkraft auf die Netzhaut ausüben. Wenn genügend Kraft erzeugt wird, kann es zu einer traktiven Netzhautablösung kommen. Dies ist ein weiterer Mechanismus, durch den die DR einen plötzlichen Sehverlust verursachen kann. Wenn die Netzhaut nicht bald wieder befestigt wird, insbesondere wenn die Makula betroffen ist, kann das Sehvermögen dauerhaft beeinträchtigt werden.
Während die Auswirkungen der Neovaskularisation bei PDR verheerend sein können, ist die häufigste Ursache für den Sehverlust bei Diabetikern das Makulaödem. Makulaödeme können bei NPDR auftreten, sind aber in schwereren Fällen von DR aufgrund der Undichtigkeit der neuen Blutgefäße häufiger (Wani 2003).
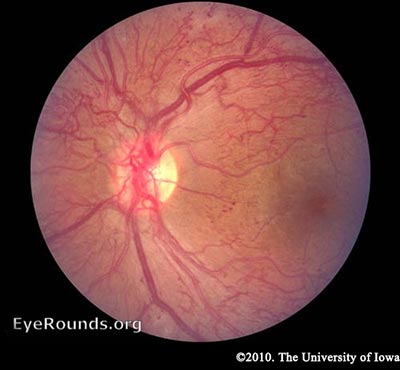
PDR
Diabetiker können auch Probleme haben, die mehr im vorderen Teil des Auges liegen. Die angiogenen Moleküle, die von der Netzhaut produziert werden, können nach vorne wandern und Neovaskularisationen in der Iris verursachen. Diese Gefäße können in den Winkel der vorderen Augenkammer einwachsen, wo sich das Trabekelwerk, der Abfluss des Auges, befindet. Dies kann den Abfluss des Kammerwassers behindern, den Augeninnendruck erhöhen und ein akutes Glaukom verursachen.

