Einleitung
Ein Pseudoaneurysma, auch als „falsches Aneurysma“ bezeichnet, entsteht durch einen Bruch der Arterienwand, der zu einer Ansammlung von Blut zwischen der Tunica media und der Tunica adventitia der Arterie führt.
Es besteht eine direkte Verbindung zwischen dem Gefäßlumen und dem Aneurysma-Lumen, wodurch die Größe des Pseudoaneurysmas weiter zunehmen kann. Kleine Pseudoaneurysmen können konservativ behandelt werden und thrombosieren, aber viele werden weiter wachsen, bis sie unbehandelt perforieren.
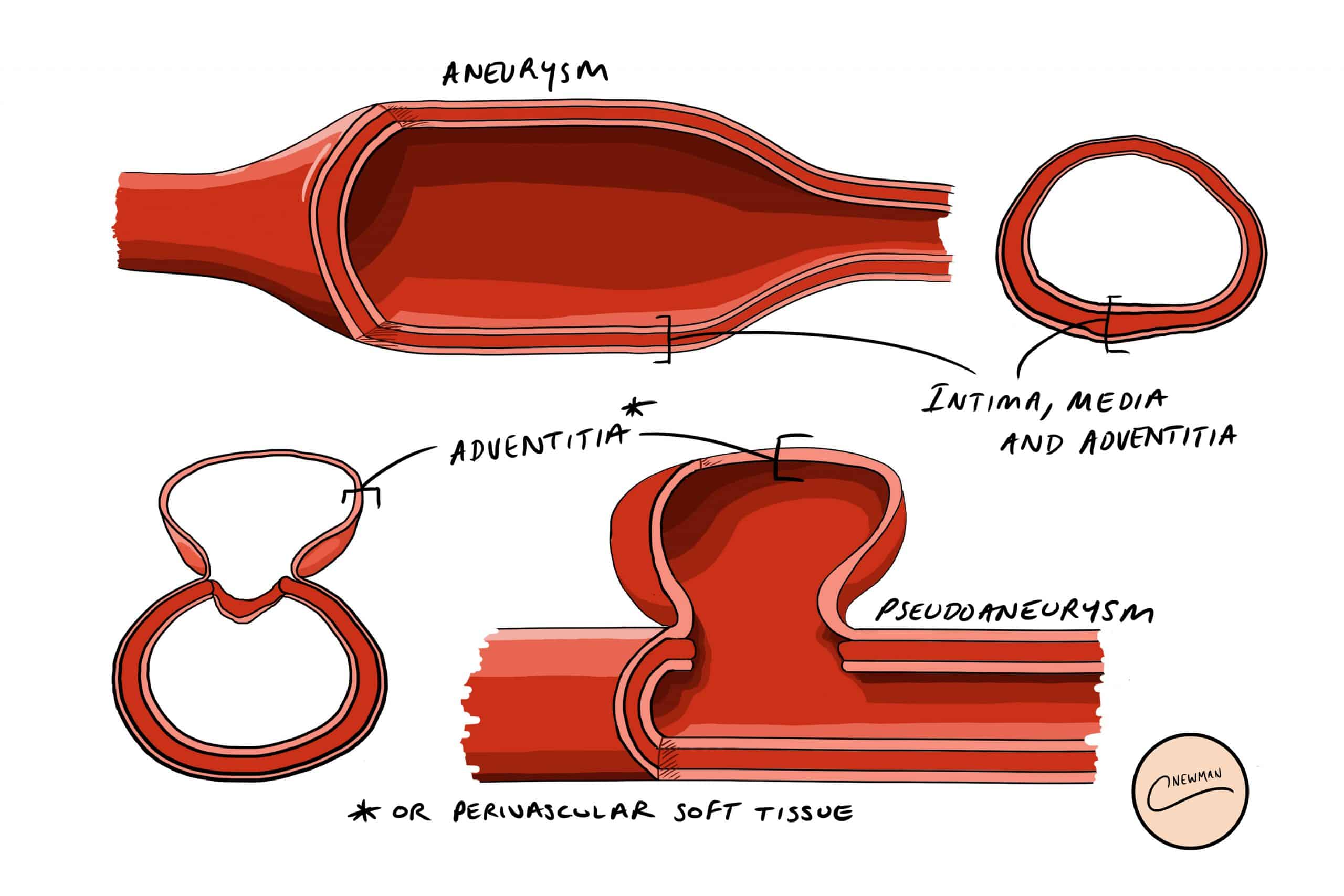 Abbildung 1 – Schichten der Arterienwand, die an einem Aneurysma und einem Pseudoaneurysma beteiligt sind
Abbildung 1 – Schichten der Arterienwand, die an einem Aneurysma und einem Pseudoaneurysma beteiligt sindSie treten typischerweise nach einer Schädigung der Gefäßwand auf, wie z. B. einer Punktion nach einer Herzkatheterisierung oder wiederholten Injektionen in das Gefäß (von IVDU); andere Ursachen sind Traumata, regionale Entzündungen* oder Vaskulitis. Sie treten am häufigsten an der Oberschenkelarterie auf, können aber auch an der Arteria radialis, der Arteria carotis oder der abdominalen/thorakalen Aorta auftreten.
Wenn ein Pseudoaneurysma infiziert wird, was bei IVDU-Patienten häufiger vorkommt (durch Einschleppen von Krankheitserregern durch unsterile Nadeln), dann können die Patienten schnell septisch werden und das Pseudoaneurysma wird noch wahrscheinlicher zu reißen.
*Die Bildung eines Pseudoaneurysmas der Milzarterie ist eine bekannte Komplikation der akuten Pankreatitis
Aneurysmen versus Pseudoaneurysmen
Ein Aneurysma ist eine abnorme Erweiterung einer Arterie, die alle drei Schichten der Arterienwand (Intima, Media und Adventitia) umfasst, während ein Pseudoaneurysma eine Ansammlung von Blut zwischen der Media- und der Adventitia-Schicht ist
Aneurysmen werden durch eine Erweiterung aller Schichten der Arterienwand verursacht und treten häufiger bei Männern, Rauchern, Patienten mit einer familiären Vorgeschichte und mit zunehmendem Alter auf, während Pseudoaneurysmen typischerweise durch ein direktes Trauma des Gefäßes verursacht werden.
Klinische Merkmale
Patienten stellen sich typischerweise mit einem pulsierenden Knoten vor, der empfindlich und schmerzhaft sein kann. Die häufigste Lokalisation eines Pseudoaneurysmas ist die Arteria femoralis, theoretisch können sie jedoch an jeder arteriellen Stelle auftreten. Es kann ein distaler arterieller Verschluss aufgrund der Kompression durch das Pseudoaneurysma vorliegen, was zu einer Ischämie der Gliedmaßen führt, daher sollte der distale Pulsstatus überprüft werden.
Bei einer Infektion ist der Bereich erythematös und empfindlich; eitriges Material kann aus einer vorhandenen Sinusöffnung austreten. Der Patient wird wahrscheinlich systemische Merkmale einer Sepsis haben, einschließlich Pyrexie und Tachykardie.
Jeder Patient, der berichtet, dass er eine Blutung aus dem Pseudoaneurysma hatte, die seitdem aufgehört hat, erfordert eine genaue Überwachung und dringende Behandlung, da dies eine „Vorbotenblutung“ darstellen kann, die jederzeit wieder bluten könnte.
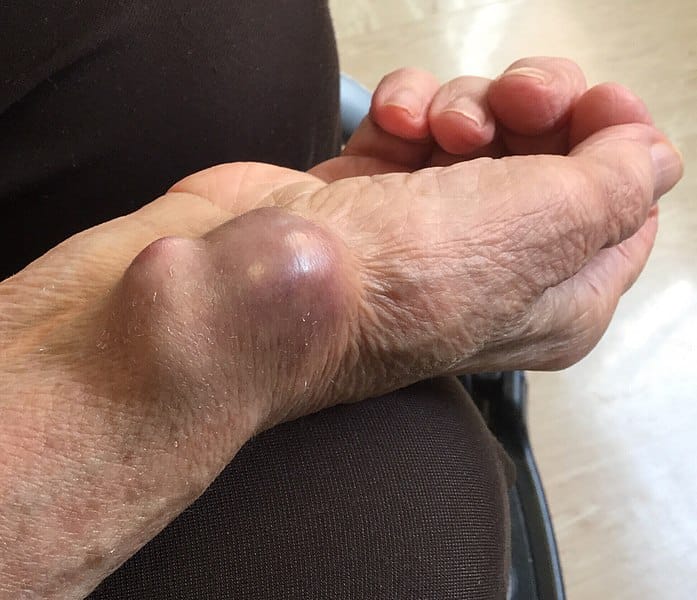 Abbildung 2 – Ein Pseudoaneurysma der Arteria radialis, sekundär zu einer wiederholten arteriellen Blutgasentnahme
Abbildung 2 – Ein Pseudoaneurysma der Arteria radialis, sekundär zu einer wiederholten arteriellen BlutgasentnahmeDifferenzialdiagnose
Zu den Hauptdifferenzialdiagnosen für Pseudoaneurysmen gehören echte Aneurysmen, Hämatome (insbesondere nach einem Eingriff oder Trauma) oder Abszesse (insbesondere bei einer IVDU).
Untersuchung
Aufgrund der ähnlichen Präsentationen, die die Differentialdiagnosen aufweisen, ist eine Bildgebung erforderlich, um die Diagnose zu bestätigen. Es ist jedoch zwingend erforderlich, dass der distale Pulsstatus vor jeder Intervention beurteilt wird.
Der Goldstandard ist der Duplex-Ultraschall, der einen turbulenten Vorwärts- und Rückwärtsfluss (das sogenannte „Yin-Yang-Zeichen“) zeigt. Wenn der Zugang mit Ultraschall schwierig ist, kann eine CT-Bildgebung verwendet werden, die einen glattwandigen Sack neben der Arterie abgrenzt.
Bei einem infizierten Pseudo-Aneurysma muss sichergestellt werden, dass Routine-Blutwerte (FBC, CRP, U&Es, Gerinnung) gesendet werden, sowie Blutkulturen und ein Eiter-MC&S (falls entlassend). Aufgrund des hohen Rupturrisikos sollte sichergestellt werden, dass ausreichend Blutkonserven zur Verfügung stehen.
Management
Während kleine Pseudoaneurysmen in Ruhe gelassen werden können, erfolgt das Management der meisten größeren oder symptomatischen Pseudoaneurysmen entweder durch ultraschallgesteuerte Kompression oder Thrombininjektion. Die Kompression kann schmerzhaft sein und erfordert 30 Minuten direkten Druck auf den Hals des Pseudoaneurysmas.
Bei der ultraschallgesteuerten Thrombininjektionstechnik wird Thrombin unter Ultraschallkontrolle direkt in das Lumen des Pseudoaneurysmas injiziert (Abb. 3), um einen Thrombus innerhalb des Pseudoaneurysmas zu bilden und es zu verschließen. Der Erfolg dieser Technik ist bei Pseudoaneurysmen mit langen und engen Hälsen am größten. Der Patient kann sich anschließend einer Nachuntersuchung unterziehen, um die Auflösung sicherzustellen.
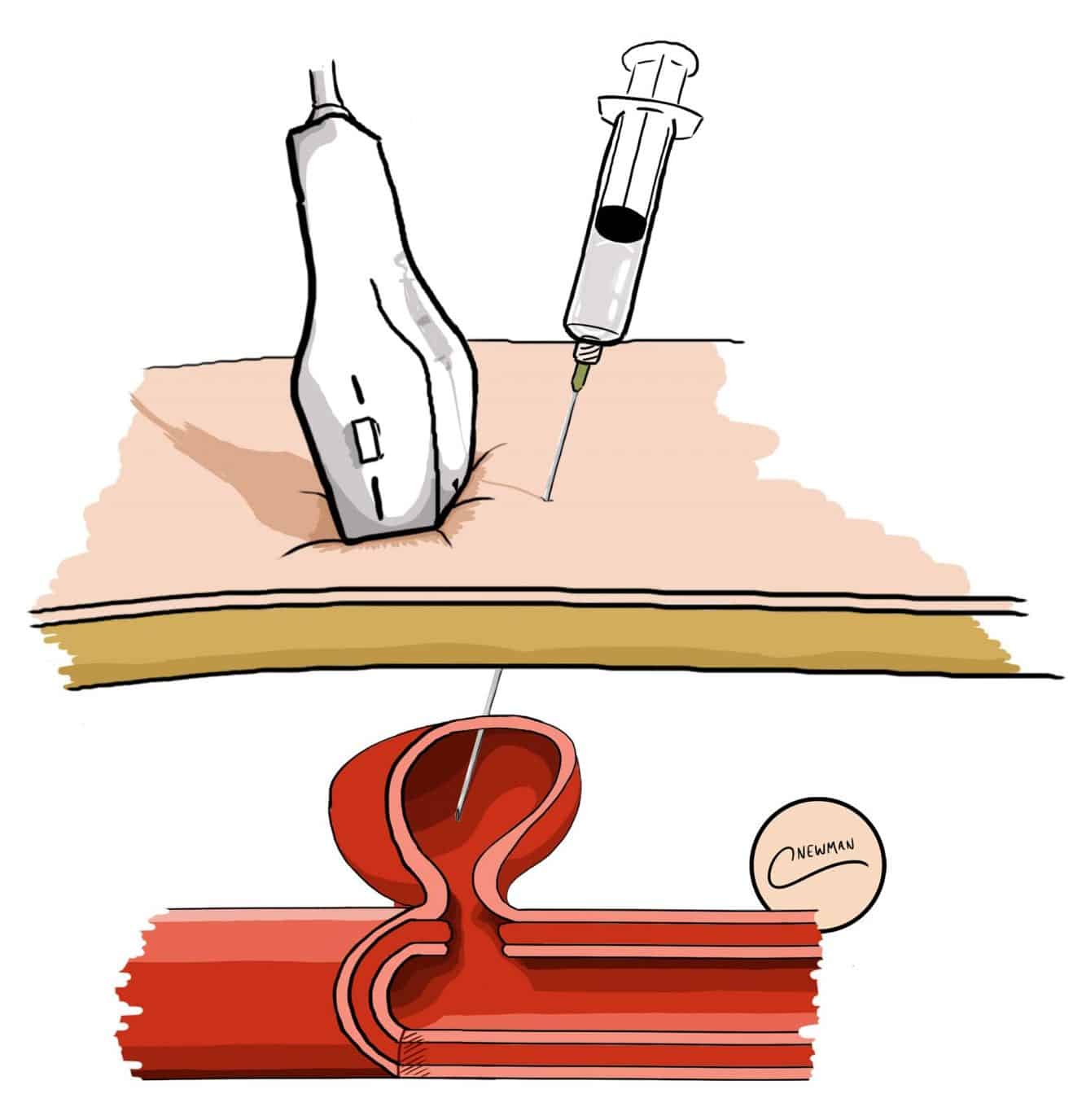 Abbildung 3 – Illustration der ultraschallgesteuerten Thrombininjektion eines Pseudoaneurysmas
Abbildung 3 – Illustration der ultraschallgesteuerten Thrombininjektion eines PseudoaneurysmasDie Optionen des endovaskulären Stentings oder der Operation hängen vom Patienten und der Lage des Pseudoaneurysmas ab. Endovaskulär abgedeckte Stents können mit guten Erfolgsraten eingesetzt werden, allerdings ist dies oft nicht möglich, da die Lage des Pseudoaneurysmas bedeutet, dass nicht genügend Platz vorhanden ist, um einen Stent zu platzieren, ohne einen Hauptast abzudecken. Außerdem können sie undicht werden, was zu einer anhaltenden Perfusion des Pseudoaneurysmas führt, oder sie können migrieren.
Eine chirurgische Reparatur oder Ligatur des Pseudoaneurysmas kann durchgeführt werden. Die gesunde Arterie proximal und distal des Pseudoaneurysmas sollte vor der Eröffnung des Pseudoaneurysmas kontrolliert werden. Es kann dann möglich sein, den Defekt in der Arterie direkt oder mit einem Venen- oder Rinderpatch zu reparieren; gelegentlich ist eine Ligatur erforderlich, die jedoch eine distale Ischämie verursachen und einen Bypass-Transplantat erfordern kann.
Infizierte Pseudoaneurysmen
Bei infizierten Pseudoaneurysmen ist das Risiko einer Perforation wesentlich höher, was unbehandelt zu einer erheblichen Blutung führt. Bei Anzeichen von Ausfluss aus der Region sollte ein Druckverband angelegt und dringend eine Bildgebung veranlasst werden.
Infizierte Pseudoaneurysmen erfordern eine chirurgische Ligatur. Die Mehrzahl der Patienten entwickelt dadurch keine akute Extremitätenischämie, gelegentlich wird jedoch ein Bypass-Transplantat erforderlich. Da es sich um ein infiziertes Gebiet handelt, kann jeder Bypass infiziert werden. Daher ist die Verwendung von Venen- oder Rindertransplantaten vorzuziehen, da sie resistenter gegen Infektionen sind, und es wird empfohlen, das Transplantat durch ein nicht infiziertes Gebiet zu tunneln.
Die kollaterale Versorgung nach der Ligatur kann in den meisten Fällen einen ausreichenden Blutfluss nach distal gewährleisten, aber leider wird (bei Beteiligung der Oberschenkelarterie) bei einem kleinen Teil der Patienten eine anschließende Amputation erforderlich.
Schlüsselpunkte
- Ein Pseudoaneurysma entsteht durch eine Verletzung der Arterienwand, die zu einer Blutansammlung zwischen der Tunica media und der Tunica adventitia der Arterie führt
- Patienten stellen sich typischerweise mit einer pulsierenden Beule vor, die empfindlich und schmerzhaft sein kann; die häufigste Stelle des Auftretens ist an der Oberschenkelarterie
- Hauptuntersuchungsmethode ist ein Duplex-Ultraschall
- Kleine Pseudoaneurysmen können in Ruhe gelassen werden, Größere oder symptomatische Pseudoaneurysmen benötigen jedoch entweder eine ultraschallgesteuerte Kompression oder eine Thrombininjektion
- Infizierte Pseudoaneurysmen sind anfälliger für eine Ruptur und müssen daher dringend untersucht und behandelt werden