Introduzione
Uno pseudoaneurisma, noto anche come “falso aneurisma”, si verifica quando c’è una breccia nella parete arteriosa, con conseguente accumulo di sangue tra la tunica media e la tunica avventizia dell’arteria.
C’è una comunicazione diretta tra il lume del vaso e il lume dell’aneurisma, il che significa che le dimensioni dello pseudoaneurisma possono continuare ad aumentare. I piccoli pseudoaneurismi possono essere gestiti in modo conservativo e trombare, tuttavia molti continueranno a crescere fino a quando, se non trattati, perforeranno.
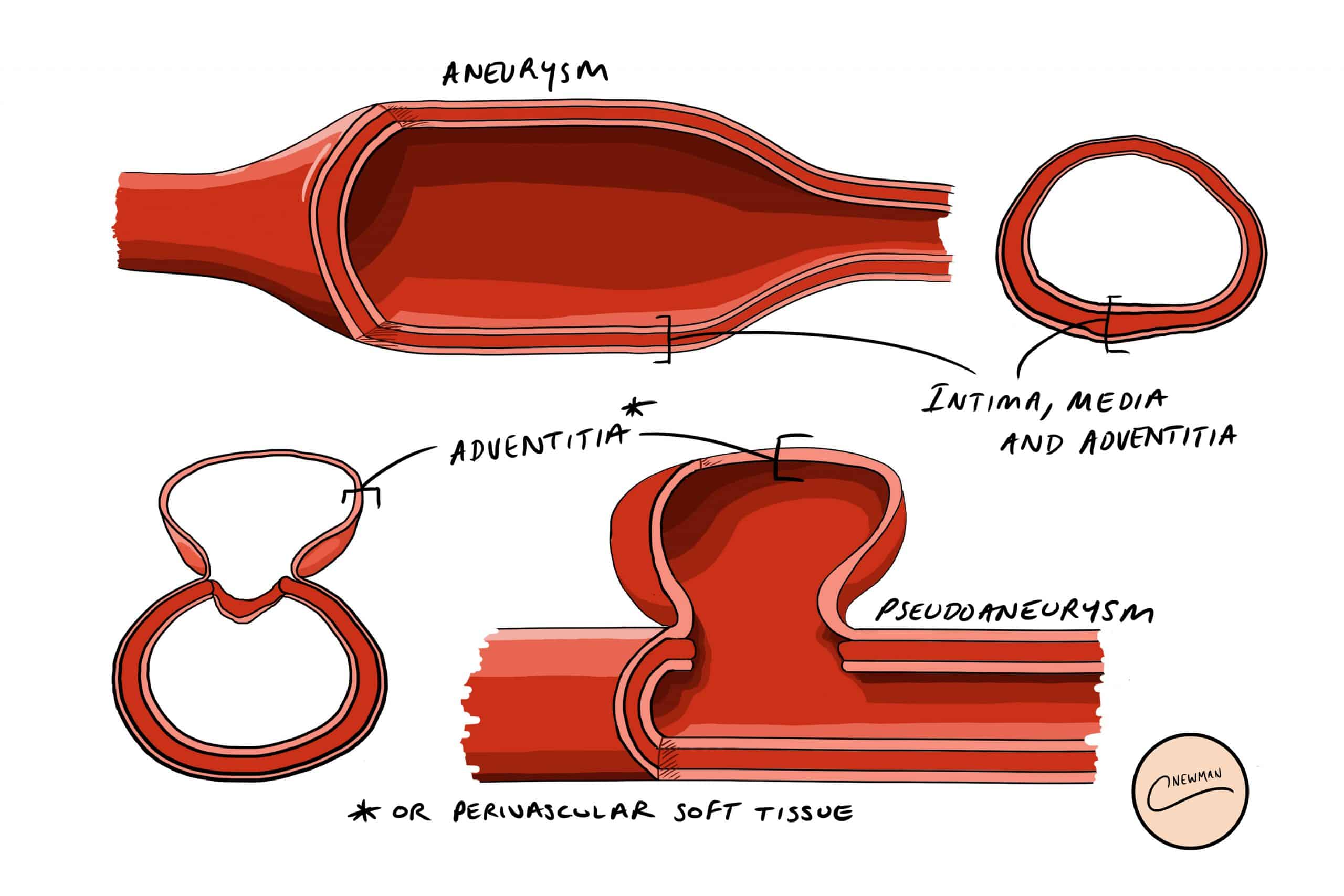 Figura 1 – Strati della parete arteriosa coinvolti in un aneurisma e in uno pseudoaneurisma
Figura 1 – Strati della parete arteriosa coinvolti in un aneurisma e in uno pseudoaneurismaSi verificano tipicamente in seguito a danni alla parete del vaso, come la perforazione in seguito a cateterismo cardiaco o iniezioni ripetute nel vaso (da IVDU); altre cause includono trauma, infiammazione regionale* o vasculite. Sono più comuni a livello dell’arteria femorale, ma possono verificarsi anche a livello dell’arteria radiale, della carotide o dell’aorta addominale/toracica.
Se uno pseudoaneurisma si infetta, il che è più comune nei pazienti in IVDU (per introduzione di agenti patogeni attraverso aghi non sterili), allora i pazienti possono diventare rapidamente settici e lo pseudoaneurisma ha ancora più probabilità di rompersi.
*La formazione di uno pseudoaneurisma dell’arteria plenica è una complicazione nota della pancreatite acuta
Aneurismi contro pseudoaneurismi
Un aneurisma è una dilatazione anomala di un’arteria che coinvolge tutti e tre gli strati della parete arteriosa (intima, media e avventizia), mentre uno pseudoaneurisma è una raccolta di sangue tra gli strati della media e dell’avventizia
Gli aneurismi sono causati dalla dilatazione di tutti gli strati della parete arteriosa e sono più comuni nei maschi, nei fumatori, nei pazienti con una storia familiare e con l’aumentare dell’età, mentre gli pseudoaneurismi sono in genere causati da un trauma diretto al vaso.
Caratteristiche cliniche
I pazienti presentano tipicamente un nodulo pulsante, che può essere tenero e doloroso. La sede più comune di uno pseudo-aneurisma è l’arteria femorale, tuttavia, in teoria, possono presentarsi in qualsiasi sede arteriosa. Ci può essere un’occlusione arteriosa distale dovuta alla compressione dello pseudoaneurisma, che porta all’ischemia dell’arto, quindi assicurarsi di controllare lo stato del polso distale.
Se infetto, l’area sarà eritematosa e tenera; il materiale purulento può fuoriuscire da qualsiasi apertura del seno presente. Il paziente avrà probabilmente le caratteristiche sistemiche della sepsi, tra cui piressia e tachicardia.
Qualunque paziente che riferisca di aver avuto un’emorragia dallo pseudoaneurisma che da allora si è fermata richiede un attento monitoraggio e una gestione urgente, in quanto questo potrebbe rappresentare un “sanguinamento di araldo” che potrebbe riemergere in qualsiasi momento.
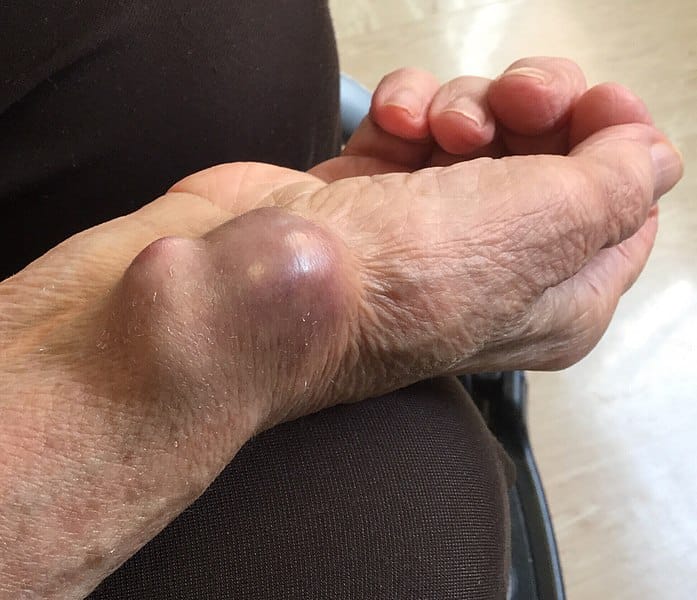 Figura 2 – Uno pseudoaneurisma dell’arteria radiale, secondario a ripetuti prelievi di gas arteriosi
Figura 2 – Uno pseudoaneurisma dell’arteria radiale, secondario a ripetuti prelievi di gas arteriosiDiagnosi differenziale
I principali differenziali per gli pseudoaneurismi includono veri aneurismi, ematomi (specialmente dopo una procedura o un trauma), o ascessi (specialmente in una IVDU).
Investigazione
A causa delle presentazioni simili che i differenziali presentano, l’imaging è necessario per confermare la diagnosi. È comunque imperativo che lo stato del polso distale sia valutato prima di qualsiasi intervento.
Il gold-standard è con l’ecografia duplex, che mostrerà un flusso turbolento in avanti e indietro (definito “segno yin-yang”). La tomografia computerizzata può essere utilizzata se l’accesso è difficile con gli ultrasuoni, che delineerà qualsiasi sacco a parete liscia adiacente all’arteria.
Per qualsiasi pseudo-aneurisma infetto, assicurarsi che vengano inviati gli esami del sangue di routine (FBC, CRP, U&Es, coagulazione), così come le emocolture e un pus MC&S (se si scarica). A causa dell’alto rischio di rottura, assicurarsi che vengano incrociate sufficienti unità di sangue.
Gestione
Mentre i piccoli pseudoaneurismi possono essere lasciati soli, la gestione degli pseudoaneurismi più grandi o sintomatici avviene attraverso la compressione guidata dagli ultrasuoni o l’iniezione di trombina. La compressione può essere dolorosa e richiede 30 minuti di pressione diretta sul collo dello pseudoaneurisma.
La tecnica di iniezione di trombina guidata dagli ultrasuoni comporta l’iniezione di trombina direttamente nel lume dello pseudoaneurisma sotto guida ecografica (Fig. 3), per formare un trombo all’interno dello pseudoaneurisma e chiuderlo. Il successo con questa tecnica è massimo negli pseudoaneurismi con colli lunghi e stretti. Il paziente può quindi sottoporsi a imaging di follow-up per garantire la risoluzione.
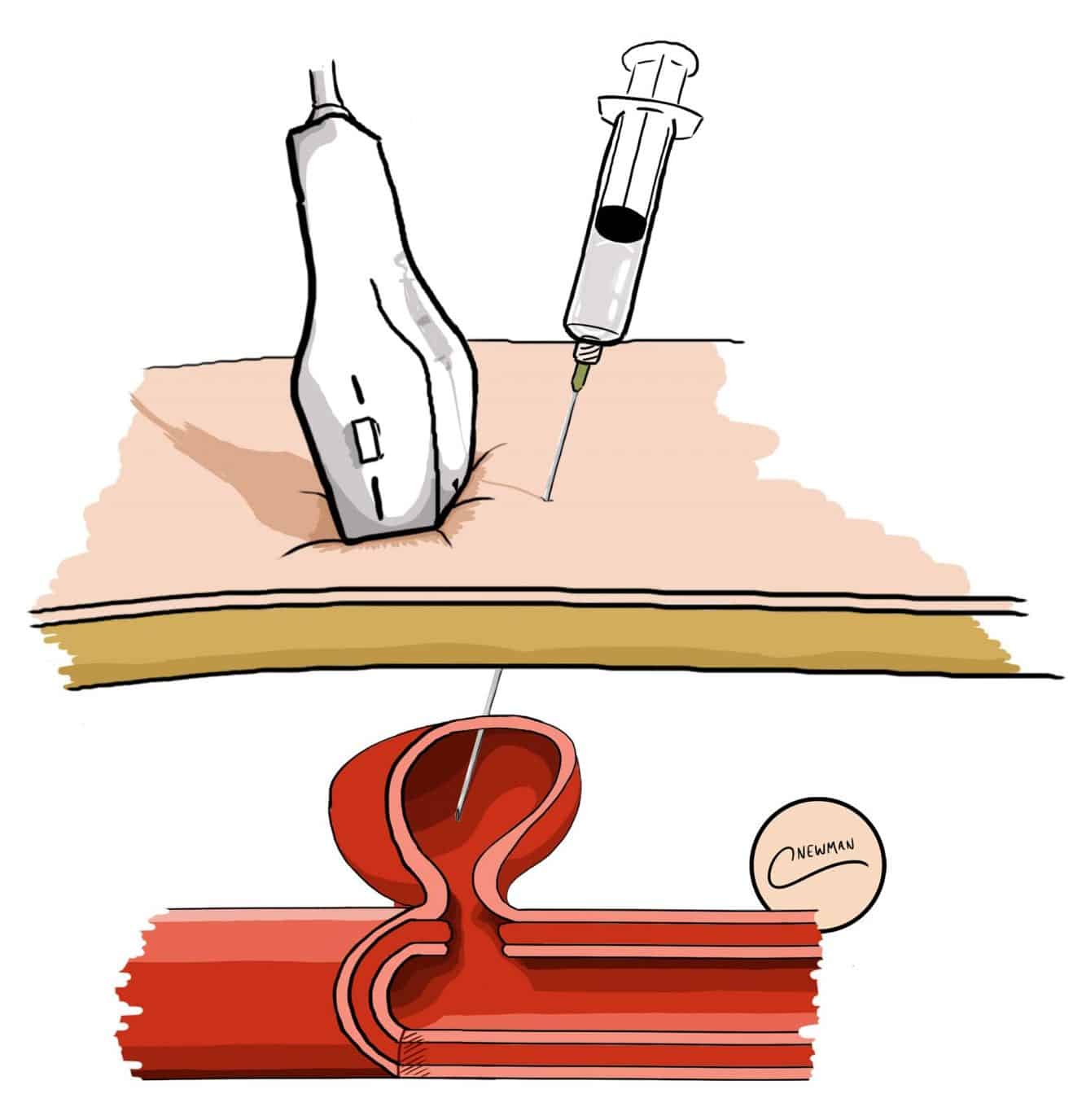 Figura 3 – Illustrazione dell’iniezione di trombina guidata dagli ultrasuoni di uno pseudoaneurisma
Figura 3 – Illustrazione dell’iniezione di trombina guidata dagli ultrasuoni di uno pseudoaneurismaLe opzioni di stenting endovascolare o di chirurgia dipendono dal paziente e dalla posizione dello pseudoaneurisma. Gli stent coperti endovascolari possono essere distribuiti con buone percentuali di successo, tuttavia questo spesso non è possibile a causa della posizione dello pseudoaneurisma che significa che non c’è spazio sufficiente per atterrare uno stent senza coprire un ramo principale. Possono anche perdere causando una perfusione persistente dello pseudoaneurisma, o migrare.
Si può eseguire una riparazione chirurgica o una legatura dello pseudoaneurisma. L’arteria sana prossimale e distale allo pseudoaneurisma dovrebbe essere controllata prima di aprire lo pseudoaneurisma. Può quindi essere possibile riparare il difetto nell’arteria direttamente, o con una vena o un cerotto bovino; occasionalmente è necessaria la legatura, tuttavia questo può causare un’ischemia distale e richiedere un innesto di bypass.
Pseudoaneurismi infetti
Per gli pseudoaneurismi infetti, il rischio di perforazione è molto più alto, il che porterà a un’emorragia significativa se non viene trattato. Se ci sono segni di scarico dalla regione, si deve applicare una medicazione a pressione e ottenere un’imaging urgente.
Gli pseudoaneurismi infetti richiedono una legatura chirurgica. La maggior parte dei pazienti non svilupperà un’ischemia acuta dell’arto a causa di questo, tuttavia occasionalmente sarà necessario un innesto di bypass. Poiché si tratta di un’area infetta, qualsiasi bypass può infettarsi, e quindi è preferibile utilizzare innesti di vena o di bovino in quanto sono più resistenti all’infezione, e si raccomanda di eseguire il tunnelling dell’innesto attraverso un’area non infetta.
L’apporto collaterale dopo la legatura può fornire un flusso sanguigno adeguato distalmente nella maggior parte dei casi, tuttavia purtroppo (per il coinvolgimento dell’arteria femorale) una piccola percentuale finirà per necessitare di amputazioni successive.
Punti chiave
- Uno pseudoaneurisma si verifica quando c’è una breccia nella parete arteriosa, con conseguente accumulo di sangue tra la tunica media e la tunica avventizia dell’arteria
- I pazienti presentano tipicamente un nodulo pulsante, che può essere tenero e doloroso; il sito più comune di occorrenza è a livello dell’arteria femorale
- L’indagine principale è con un’ecografia duplex
- Piccoli pseudoaneurismi possono essere lasciati soli, tuttavia gli pseudoaneurismi più grandi o sintomatici avranno bisogno di una compressione ecoguidata o di un’iniezione di trombina
- Gli pseudoaneurismi infetti sono più inclini a rompersi e quindi necessitano di indagini e gestione urgenti