はじめに
「偽動脈瘤」としても知られる偽動脈瘤は、動脈壁に破れが生じ、動脈の中膜と副膜の間に血液が溜まることで発生します。
血管の内腔と動脈瘤の内腔が直接通じているため、仮性動脈瘤のサイズは増大し続ける可能性があります。 小さな仮性動脈瘤は保存的に管理され、血栓ができますが、多くの仮性動脈瘤は成長を続け、放置すると穿孔してしまいます。
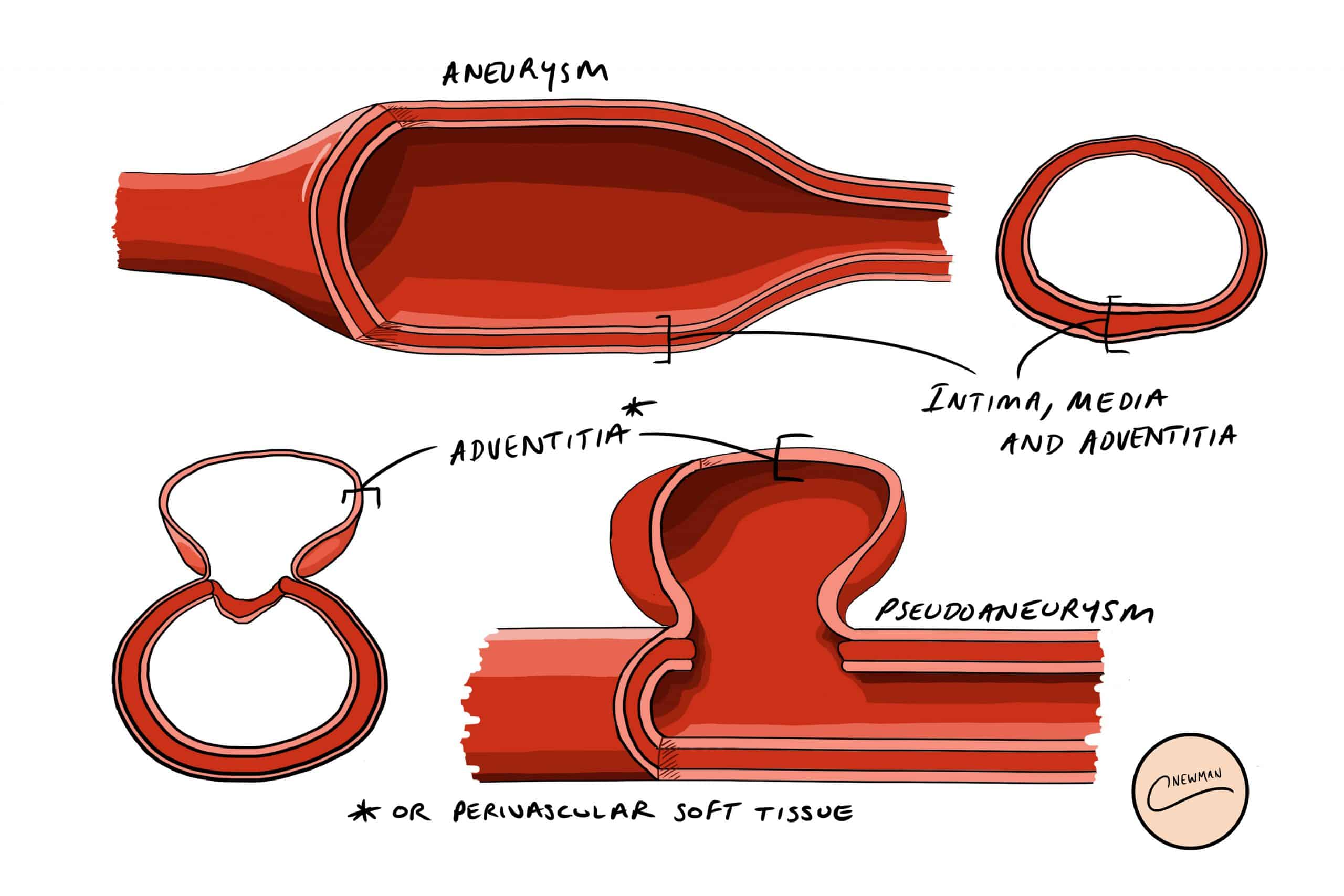 図1-動脈瘤と仮性動脈瘤の動脈壁の層
図1-動脈瘤と仮性動脈瘤の動脈壁の層一般的には、心臓カテーテル検査後の穿刺やIVDUによる血管への反復注射など、血管壁の損傷に伴って発生しますが、その他の原因としては、外傷、局所炎症*、血管炎などがあります。
仮性動脈瘤が感染した場合、IVDU患者では(滅菌していない注射針から病原体が侵入して)患者はすぐに敗血症になり、仮性動脈瘤はさらに破裂しやすくなります。
*脾動脈仮性動脈瘤の形成は、急性膵炎の既知の合併症である
動脈瘤と仮性動脈瘤の比較
動脈瘤は、動脈壁の3つの層(内膜、中膜、外膜)すべてを含む動脈の異常な拡張である。
動脈瘤は、動脈壁の3つの層(内膜、中膜、外膜)すべてに関わる動脈の異常な拡張であり、偽動脈瘤は、中膜と外膜の間に血液が溜まったものです
動脈瘤は、動脈壁のすべての層の拡張によって引き起こされ、男性、喫煙者、家族歴のある患者、加齢とともに多く見られます。
臨床的特徴
患者は通常、圧迫感や痛みを伴う拍動性のしこりを訴えます。 仮性動脈瘤の最も一般的な発生部位は大腿動脈であるが、理論的にはどの動脈部位にも発生する可能性がある。
感染した場合、患部は発赤し、圧痛があり、洞穴から膿性物質が排出されることがあります。
仮性動脈瘤からの出血があったが、その後止まったと報告した患者は、いつでも再出血する可能性のある「ヘラルド出血」の可能性があるため、綿密なモニタリングと緊急の管理が必要である。
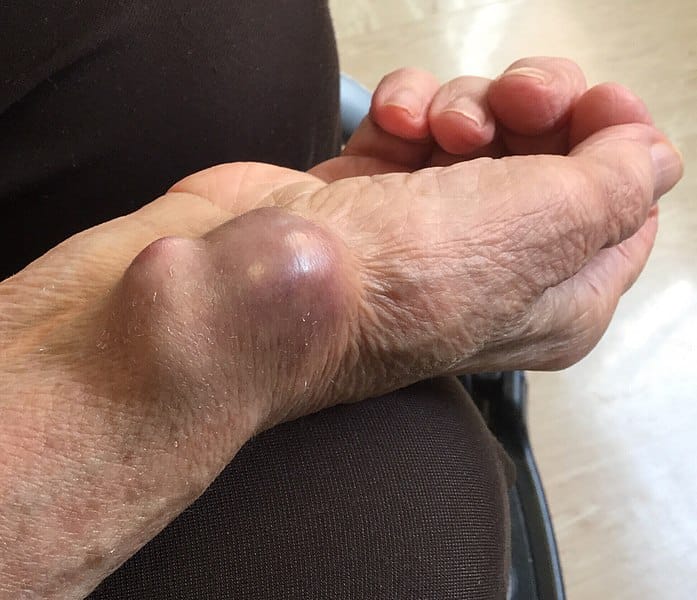 図2 – 動脈血ガス採取の繰り返しによる二次的な橈骨動脈偽動脈瘤
図2 – 動脈血ガス採取の繰り返しによる二次的な橈骨動脈偽動脈瘤鑑別診断
偽動脈瘤の主な鑑別としては、真性動脈瘤、血腫(特に処置や外傷の後)、膿瘍(特に体外診断用医薬品)などが挙げられます。
調査 診断
これらの疑似動脈瘤の症状は類似しているため、診断を確定するためには画像診断が必要です。
最も標準的なのは超音波二重層で、前方および後方の乱流を示します(「yin-yang sign」と呼ばれています)。
感染した仮性動脈瘤の場合は、ルーチンの血液検査(FBC、CRP、U&E、血液凝固)に加えて、血液培養と膿のMC&S(退院時)を送るようにします。
管理
小さな仮性動脈瘤は放っておいても構いませんが、大きな仮性動脈瘤や症状のある仮性動脈瘤の管理は、超音波ガイド下での圧迫やトロンビン注射がほとんどです。
超音波ガイド下トロンビン注入法では、超音波ガイド下にトロンビンを偽動脈瘤の内腔に直接注入し(図3)、偽動脈瘤内に血栓を形成して閉塞させます。 この手技の成功率が高いのは、頸部が長くて細い仮性動脈瘤である。
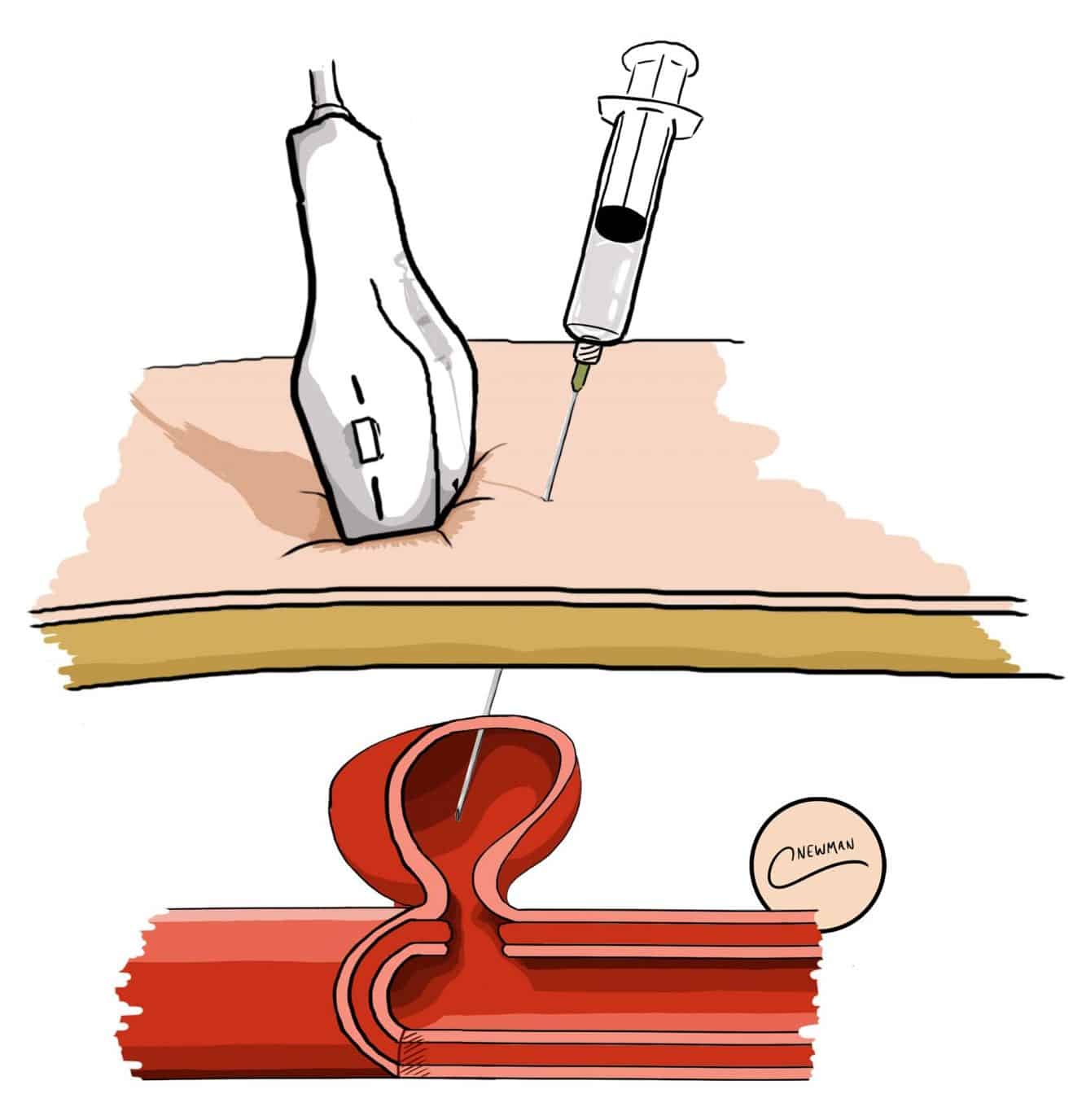 図3-仮性動脈瘤への超音波ガイド下トロンビン注入の説明図
図3-仮性動脈瘤への超音波ガイド下トロンビン注入の説明図血管内ステント留置術や手術の選択肢は、患者さんや仮性動脈瘤の位置によって異なります。 血管内カバードステントは良好な成功率で留置することができますが、仮性動脈瘤の位置によっては、主要な枝を覆うことなくステントを留置するには十分なスペースがないため、ステントを留置できないことがよくあります。
偽動脈瘤の外科的修復または結紮を行うことができます。
偽動脈瘤の外科的修復または結紮を行うことができる。偽動脈瘤を開く前に、偽動脈瘤の近位および遠位の健康な動脈をコントロールする必要がある。
感染した仮性動脈瘤
感染した仮性動脈瘤の場合、穿孔の危険性が非常に高く、放置すると多量の出血を招く。
感染した仮性動脈瘤は外科的な結紮が必要です。
感染した偽動脈瘤は外科的に結紮する必要があります。大部分の患者はこの結紮によって急性四肢虚血を起こすことはありませんが、時にはバイパスグラフトが必要になることもあります。
結紮後の側副血行路は、ほとんどの症例で遠位部に十分な血流を供給することができますが、残念ながら(大腿動脈に病変がある場合)、ごく一部の患者はその後の切断が必要になります。
キーポイント
- 偽動脈瘤は、動脈壁に裂け目ができ、動脈の中膜と外膜の間に血液が溜まったときに発生する
- 患者は通常、圧痛のある拍動性のしこりを訴えている。 最も一般的な発生部位は大腿動脈である
- 主な検査方法はデュプレックス超音波検査である
- 小さな仮性動脈瘤は放置しておいてもよい。 しかし、大きな仮性動脈瘤や症状のある仮性動脈瘤は、超音波ガイド下での圧迫またはトロンビン注射のいずれかが必要となる
- 感染した仮性動脈瘤は破裂しやすいため、早急な調査と管理が必要である