
人類は古来より、頭痛を和らげるために努力してきました。 しかし、その生理機能が解明され、具体的な治療法が確立されたのは前世紀に入ってからのことでした。
片頭痛は、神経症状、感情症状、自律神経症状、胃腸症状などのさまざまな症状を伴う反復性の頭痛を特徴とする、頻度が高く、障害をもたらす一次性頭痛です。 その有病率は、女性で15%、男性で6%と推定されています。典型的な家族性で、通常、人生の2~3年目の若年層に現れ、50歳を過ぎるとまれにしか現れません。
この病気の慢性的な経過は、良性の資格を与え、余命の基準として理解されています。
国際頭痛学会では、2つの臨床形態を区別しています:
-一般的な片頭痛または前兆のない片頭痛で、患者の75%が発症します。
-古典的な片頭痛または前兆のある片頭痛で、患者の15%が発症します。
この2つのタイプが共存する患者もいます。
持続時間が4時間から72時間の一般的な片頭痛は、中等度から重度の痛みを特徴とし、典型的には頭蓋内で脈打つような痛みがあり、植物性の症状(吐き気や嘔吐)や気分障害を伴います。
先ほどの症状に加えて、局所的な神経症状が現れた場合は、前兆のある片頭痛です。
・局所的な大脳皮質機能障害、脳幹機能障害、またはその両方を示す1つ以上の完全に可逆的な症状・
・少なくとも1つのオーラ症状が4分以上かけて徐々に進行するか、2つ以上の症状が連続して現れる・
・60分を超えるオーラ症状はない・
・オーラに続いて1時間未満の自由な間隔で頭痛が発生する。
最も多いのは前兆のない片頭痛で、片頭痛のタイプの80%を占めます。
病因については、片頭痛の病因は多元的、多因子的であり、家族性片頭痛を除いて、明確な遺伝的基盤はありません。 現在、片頭痛で起こる前駆症状、前兆、頭痛そのものといった段階を正当化する頭蓋内外のさまざまな変化をもたらす一次神経細胞の機能障害があると考えられています。 つまり、片頭痛は遺伝的素因に基づき、神経系のさまざまなレベルで興奮と抑制のバランスが崩れ、そこに遺伝的要因と環境的要因の両方が介在すると考えられています(図1)。

図1.1. 片頭痛の病因について
約70%の患者さんが何らかのきっかけを認識しており、感情的なストレス、概日リズムの乱れ(デフォルトでも、過剰でも、睡眠。 旅行によるスケジュール変更)、ホルモン要因(月経、更年期)、長時間の断食、アルコール、喫煙、食物(ココア、チーズ、柑橘類、トマト、ナッツ、ソーセージ、アイスクリーム、アスパルテーム)、強い感覚刺激、肉体的労作、薬剤(避妊薬、硝酸塩、チロキシン、ヒドラジン、アミトリプチリン)など。
主な合併症としては、治療が困難で非常に普及している慢性片頭痛、片頭痛状態の片頭痛、片頭痛梗塞、梗塞を伴わない持続性前兆、片頭痛をきっかけとした昏睡発作などが挙げられます。
最後に、片頭痛の根本的な影響は、患者さんのQOL(生活の質)に影響します。 発作時に生じる機能制限は、生物学的側面(痛み、吐き気など)と心理学的側面(不安、抑うつ)の両方に影響を与え、社会的側面(家族、レジャーなど)と仕事(パフォーマンスの低下、休業)の両方に影響を与えます。
片頭痛の治療
「死ぬほどの痛みもあるが、もっと残酷な痛み、つまり人生を楽しむことなく去っていく痛みもある」(Antonie L.
簡単な歴史的考察
太古の昔から、人間は苦しみ、特に痛みを和らげようとしてきました。 具体的には、片頭痛については、科学技術が発達する前の時代に、神を呼び出したり、「悪霊が頭から離れるように」とトレパンをしたりしていた時代から、現在に至るまで、複数の治療法が試されてきました。 例えば、ハムラビ法典には、エジプト人が最初に行った治療法がすでに記載されています。 中世では、患者の頭にアヘンやアルコールの絆創膏を貼ったり、『Index Ac Status Causarum』によると、頭痛を改善するためには、聖ビビアナ、聖ゲレオン、聖ケア、聖エステバンといった特定の聖人を呼び出す必要があったそうです。
20世紀初頭、エルゴタミンとアセチルサリチル酸が使用され始めましたが、これは「頭痛」の治癒と予防のために求められています。
片頭痛発作の急性期治療の目的は、いったん始まった頭痛の進行を止めるか、逆転させることです
一般的な原則
片頭痛の治療を成功させるための第一歩は、医師と患者の良好な関係です。 一方、片頭痛の患者さんから良い協力を得るためには、自分の病気の病因や作用機序について基本的な知識を持っていることが重要な条件となります。
治療関係を強固にするためには、急性発作の緩和という事実だけではなく、病気の全体的なコントロールに基づいた現実的な治療目標を設定しなければなりません。
根治的な治療法はないので、発作の頻度、期間、症状の強さを減らし、できるだけ副作用を起こさないようにすることが目標であることを患者に説明しなければなりません。 この目的のために、薬理学的および非薬理学的な治療法があります。
片頭痛の薬物療法
一般的なガイドライン
片頭痛に用いられる薬物療法には、急性(発作の中止)と予防(予防)があります。 片頭痛発作の急性期治療の目的は、いったん始まった頭痛の進行を止めたり、逆に進行させたりすることです。
多くの場合、急性症状が治まれば、予防的な治療は必要ないので、片頭痛の治療の最初の目標は、中止的な治療を最適化することです。
頭痛の強さ、頻度、頭痛に伴う症状、生活の質の変化、社会的影響などが、患者が必要とする中止治療の条件となる要素です。 有効性と毒性のプロファイルは患者ごとに異なるため、治療を個別に行うことが不可欠です。
片頭痛の急性発作に対する治療(中止療法)
薬剤の選択(表1)は、発作の頻度、強さ、持続時間、関連する症状、患者の希望(これまでの治療に対する反応、障害の程度など)に応じて行う。 いずれにしても、片頭痛の発作が始まると、胃の運動機能が低下し、経口製剤の効果が低下するため、早期の投与が望ましい。

一方で、片頭痛の発作に対する特異的な治療法(トリプタンやエルゴタミン)は、緊張型頭痛には役に立ちません。 というのも、一次性頭痛の中には片頭痛と緊張型頭痛の両方がある患者さんが非常に多く、頭痛の種類に応じてそれぞれの薬を使うタイミングを知っておく必要があるからです。
治療が本当に効果的であるためには、表1に示した開始用量に対応する適切な用量を使用するという最適化が必要です。
また、すべての片頭痛患者に適用可能な早期治療を確立することも重要です。 一般的に、片頭痛の発作は軽い頭痛で始まり、数時間以内に中程度から重度の強さに進行することが多いため、その強さが軽いうちに治療するのが論理的である。痛みが増すと、吐き気や嘔吐、さらには鎮痛剤の吸収を明らかに妨げる胃痙攣など、他の付随現象が現れることがあるからだ。
もう一つ非常に重要なことは、鎮痛剤の乱用を避けることです。鎮痛剤の乱用は、すでに述べたように、日常的な慢性頭痛の原因となります。 この点で、最も乱用の可能性が高い薬物はカフェインであり、鎮痛剤による頭痛の乱用を引き起こすことが非常に多い。 また、コーヒーを大量に摂取した患者が睡眠薬を乱用し、リラックスできずに頭痛を悪化させてしまうこともよくあります。
オピオイドに関しては、私たちの環境で頭痛の治療に最もよく使われる化合物はコデインですが、この化合物を頻繁に使用すると、タキフィラキシーとともに頭痛の再発が増加し、トリプタンや予防的治療の効果が低下するため、頭痛の頓挫治療に日常的に使用すべきではありません。
・特定の中止療法やNSAIDsに反応しない患者
・虚血性心疾患と片頭痛を持つ患者
・妊婦の片頭痛(トリプタン系薬剤が禁忌の場合)
。
さまざまな臨床ガイドラインでは、片頭痛の治療として、ステップワイズ治療とストラティファイド治療の2つが推奨されています。
多くの国で採用されているステップワイズ治療は、パラセタモールなどの単純な鎮痛剤に制吐剤を併用するかしないかで治療を開始し、それがうまくいかない場合は、鎮痛剤、コデイン、さらにはトリプタンを組み合わせた治療を行います。 この治療法の主な欠点は、成功に至るまでの時間が長く、その結果、患者が治療に十分に従わなくなるリスクがあることです。
段階的治療は、症状の強さや障害の程度に応じて初期の薬剤を選択するもので、重症の場合はトリプタンから始めることになっています(表2)。 片頭痛の症状は非常に多様で、QOL(生活の質)の変化も患者ごとに異なるため、臨床ガイドラインでは、片頭痛患者にこのような治療を行うことが推奨されています。
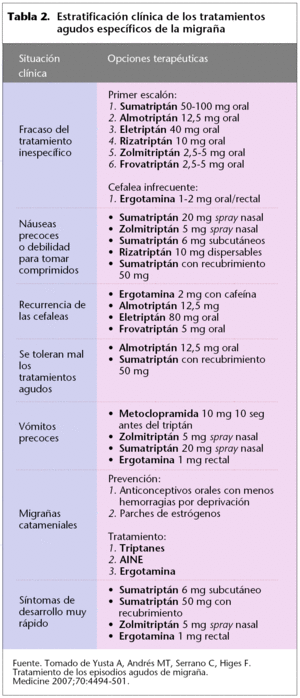
薬物療法の投与経路の選択については、片頭痛発作の特徴や治療を受けなければならない状況などの要因が、ある経路を選択する条件となります。 激しい嘔吐の場合は、皮下、鼻腔、直腸のいずれかのルートが選択される。
さまざまな治療法の禁忌に関しては、以下の通りです。
– エルゴタミン系、トリプタン系:虚血性心疾患、脳卒中、コントロール不良の高血圧、妊娠(これらはエルゴタミン誘導体の絶対的禁忌、トリプタン系の相対的禁忌)
前述のように、片頭痛発作の頓挫治療は、併用療法を基本とすることもできます。 以下のような組み合わせが有効です。
– NSAID + パラセタモール + メトクロプラミド
– NSAID + ジアゼパム
– NSAID + カフェイン
– エルゴタミン + メトクロプラミド
– エルゴタミン + メトクロプラミド + パラセタモール
– トリプタン + NSAID
– トリプタン + コデイン
– トリプタン + NSAID + ジアゼパム
最後に。 片頭痛の発作が治療に反応せず、3日以上続く場合は、「状態性片頭痛」と呼ばれ、病院での緊急事態となります。
片頭痛の予防的治療
抗片頭痛薬の予防的治療の開始は、それぞれの患者さんに合わせて決定しなければなりません。
予防的治療を開始するための適応症は以下の通りです。
・月に3回以上の頻度で繰り返す片頭痛発作・
・日常生活が著しく制限される重度の片頭痛発作。
– 対症療法では効果が得られない、あるいは許容できない副作用が生じる状況。
– 前兆が障害となる。
– 患者が心理的に片頭痛発作を受け入れられない場合。
患者には、発作を抑えるのではなく、発作の強さや頻度を減らすことが目的であること(発作が起きた場合は、発作を中止するために治療を受ける必要がある)、効果を実感するには1~3ヵ月待つ必要があることを警告する。 治療が有効であれば、治療開始後6~12ヵ月の間に休薬を試みるべきである。 しかし、慢性的な片頭痛の患者さんでは、もっと長い期間、維持する必要があります。
併存疾患(うつ病、不安神経症、双極性障害、てんかんなど)の有無は、どの予防薬を使用するかの判断に影響します。
薬剤の投与量については、最低有効量から治療を開始し、効果や副作用に応じて、2~4週間ごとに増量することができます(表3)。

予防的治療を開始する際に従うべき一般的なガイドラインは以下の通りです:
– まず始めに、有効性が十分に確立されていて、毒性プロファイルが当該患者にとって好ましいものである治療法を処方するべきです。
ある著者によれば、第一選択の薬剤はβ遮断薬とカルシウム拮抗薬であり、他の著者はプロプラノロール(実際にはβ遮断薬)とアミトリプチリン(抗うつ薬)が最も優れたプロフィールを持つ薬剤であると述べています。 β遮断薬は、特に若年層、不安症、高血圧、狭心症、甲状腺機能亢進症などの場合に適応します。 バルプロ酸は、てんかん、躁病、遷延性前兆、頭痛を伴わない前兆が共存する場合や、他の治療に反応しない場合に有用な第二選択薬と考えられています。
– 患者が呈する基礎疾患を悪化させる化合物を処方することは全く禁忌です。
– 低用量で治療を開始し、徐々に増量していきます。
– 副作用を最小限に抑え、リバウンド頭痛を避けるために、先ほど述べたように治療の導入と中止の両方を徐々に行います。
予防的な抗片頭痛治療の開始は、それぞれの患者に合わせて決定しなければなりません
一般的な参考文献
Abillera S, Falip M, Lafuente A. 病気としての片頭痛 結論から言うと El farmacéutico 2000; 253:117-25.
Andrés del Barrio MT, Sánchez Palomo MJ, Serrano González C, Yusta Izquierdo A. Migraine. 薬です。 2007;9(70):4480-7.
Díaz L, del Castillo C, Herrero S, Barquinero C. Treatment and Prevention of migraine. Janus. 2004;66(1512):60-4.
Gómez AE. 毎日の慢性的な頭痛。 Offarm. 2006;25(3):52-63.
Rodríguez MP, López I, Sánchez Ruiz M. Migraine. Guías Clínicas 2005, (accessed 31-5-2007). Available at: www.fisterra.com/guias2/migrañas.pdf
Yusta A, Andrés MT, Serrano C, Higes F. Treatment of acute episodes of migraine. 薬です。 2007;9(70):4494-4501.
Yusta A, Sánchez-Migallón MJ, Andrés MT, Sánchez JM.片頭痛の予防的治療。 薬です。 2007;9(70):4488-93.