From One Medical Student to Another
Jesse Vislisel and Thomas Oetting, MS, MD
Classification
糖尿病性網膜症は、大きく分けて非増殖性と増殖性の2つのクラスに分類されます。 増殖性」とは、網膜に新生血管(異常な血管の増殖)があるかどうかを意味します。新生血管のない初期の疾患は、非増殖性糖尿病網膜症(NPDR)と呼ばれます。
NPDR – 高血糖により、網膜の毛細血管が損傷を受けます。 その結果、毛細血管の壁が弱くなり、微小動脈瘤として知られる血管内腔の小さな出っ張りが生じます。 微小動脈瘤は最終的に破裂して、内境界膜(ILM)に囲まれた網膜の奥深くに出血を形成します。 点のように見えることから、「点状出血」と呼ばれています。 また、弱くなった血管は漏れやすくなり、網膜内に液体が浸透していきます。 黄斑の下に液体が溜まること、すなわち黄斑浮腫は、黄斑の正常な機能を妨げ、DRの方の視力低下の一般的な原因となります。 液溜まりが解消されると、洪水の後に川が引いていくように、沈殿物が残ります。 この沈殿物は脂質の副産物で構成されており、硬い滲出液と呼ばれるワックス状の黄色い沈殿物として現れます。 NPDRが進行すると、患部の血管はやがて閉塞していく。 この閉塞により、神経線維層の梗塞が起こり、綿毛状の白い斑点(CWS)が生じることがあります。
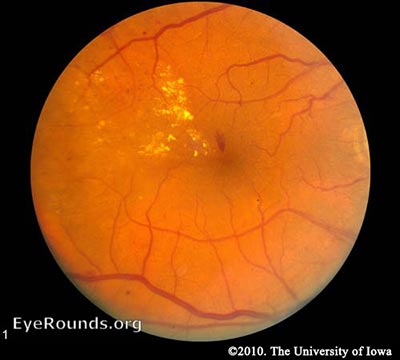
NPDR
NPDRは、網膜所見に基づいてさらに細分化されます:
初期のNPDR – 網膜検査で少なくとも1つの微小動脈瘤が存在すること。
中等度のNPDR – 複数の微小動脈瘤、点状出血、静脈ビーディング、および/またはコットンウールスポットが特徴。
重度のNPDR – NPDRの最も重度な段階では、コットンウールスポット、静脈ビーディング、および重度の網膜内微小血管異常(IRMA)が見られます。 診断には “4-2-1ルール “を用います。 4象限にびまん性網膜内出血と微小動脈瘤、2象限以上に静脈ビーディング、1象限以上にIRMAのいずれかが認められれば診断されます。
PDR – 先に述べたように、網膜は高い代謝必要量を持っているため、虚血が続くと、網膜細胞は血管内皮成長因子(VEGF)などの血管新生シグナルを放出して反応します。 VEGFのような血管新生因子は、損傷した血管をバイパスするために新しい網膜血管の成長を促します。 これを新生血管の形成といいます。 PDRでは、線維血管の増殖がILMを超えて広がっています。 これは良いアイデアのように思われますが、新しい血管は漏れやすく、壊れやすく、しばしば誤った方向に進みます。 さらには、網膜を離れて硝子体の中にまで伸びることもあります。 加齢により硝子体が収縮すると、これらの脆弱な血管が引っ張られて破れ、硝子体出血となり、突然の視力低下を招くことになります。 また、これらの血管は瘢痕化し、網膜と硝子体の間に強固なアンカーを形成して網膜を牽引することもあります。 十分な力が加わると、牽引性網膜剥離が起こる可能性があります。 これは、DRが突然の視力低下を引き起こすもう一つのメカニズムです。 網膜がすぐに再接着しないと、特に黄斑部が侵されている場合は、視力が永久に損なわれる可能性があります。
PDRにおける新生血管の影響は壊滅的ですが、糖尿病患者の視力低下の最も一般的な原因は黄斑浮腫です。
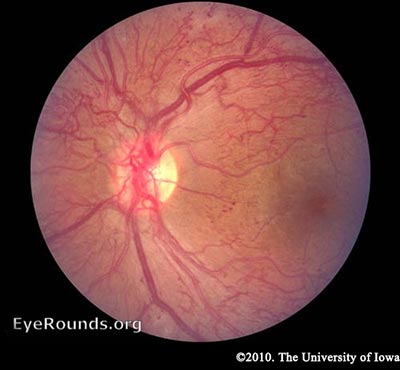
PDR
糖尿病患者は、眼球のより前方に位置する問題も抱えています。 網膜で産生された血管新生分子が前方に浮いてきて、虹彩の新生血管化を引き起こすことがあります。 この血管は、眼球の排水管である海綿体のある前房の角に成長することがあります。

