P>Pesar de não ser muito falado em comunidades de corrida, um “dedo grande do pé rígido” (ou como é frequentemente referido, “hallux limitus”) pode na realidade ser uma fonte de dor muito comum no tornozelo, joelho, anca ou lombares.
Movimento normal do dedo grande do pé
Imagine que está a correr, e um dos seus pés está prestes a tocar no chão à sua frente. O pé é ligeiramente puxado para trás (dorsiflexado), em preparação para o contacto inicial. O dedo grande do pé (hallux) é provavelmente também dorsiflexão, mas como o pé ainda está fora do chão isto não é significativo.
No entanto, uma vez que o pé toca no chão e começa a suportar o peso do seu corpo, o grau de dorsiflexão que a articulação do dedo grande do pé é capaz de atravessar torna-se importante.
Quando o seu corpo passa por cima do pé de suporte, chega um ponto chamado posição intermédia, quando a anca, o joelho e o tornozelo deixam de flexionar (curvar-se) e começam a alongar-se (endireitar). O termo técnico para o tornozelo quando se estende (ou seja, o pé aponta para baixo em vez de puxar para trás) é plantarflexão (irritante, eu sei).
Como se pode ver na imagem superior do diagrama abaixo, o movimento normal da articulação envolve o primeiro metatarso (osso atrás do dedo grande do pé) flexionamento plantar, e como as setas indicam um slide & subida da cabeça do metatarso até aos sesamóides (dois pequenos ossos por baixo do primeiro metatarso).
Este movimento permite o grau de dorsiflexão do dedo grande do pé necessário para a estabilização do pé (através do mecanismo do molinete) durante a carga propulsiva.
Se deslizar & o movimento de subida dentro da articulação MTP (metatarsophalangeal) torna-se restrito, o dedo grande do pé não será capaz de dorsiflexão suficiente, causando a procura de mecânica alternativa do pé, o que a longo prazo poderia levar a desconforto e possível artrite degenerativa.
Functional hallux limitus
A presença de movimento limitado na articulação MTP (em oposição a nenhum movimento) é referida como hallux limitus. É importante diferenciar duas fontes distintas deste movimento limitado: funcional vs. estrutural.
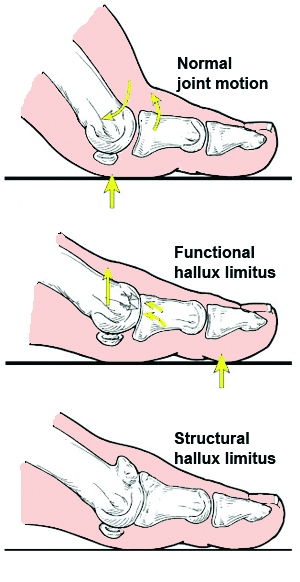
A imagem do meio no diagrama ilustra os limites funcionais do hálux; embora o movimento seja limitado, isto não é o resultado da degeneração da articulação. Durante a avaliação, o dedo do pé move-se livremente enquanto não tem peso.
O movimento reduzido é devido a um ‘encravamento’ do primeiro metatarso com o dedo grande do pé, ou seja, sem deslizamento & subir.
O encravamento repetitivo estimula frequentemente o crescimento extra do osso sobre a parte superior da articulação, causando um joanete característico.
A investigação ainda é incapaz de determinar o que causa o limitus do hallux funcional. Pode ser que a biomecânica dinâmica particular do pé conduza ao encravamento. Em alguns casos, pensa-se que o primeiro metatarso anormalmente longo ou curto coloca uma tensão extra na articulação do dedo grande do pé.
Outras causas possíveis incluem: correr nos dedos dos pés, usar sapatos demasiado pequenos, usar sapatos de roda alta com demasiada frequência, ou como resultado de um trauma, por exemplo, espetar o dedo grande do pé ou deixar cair um objecto pesado sobre ele.
Há muitas maneiras de tratar o hallux limitus que não envolvem cirurgia, por isso é importante tratá-lo mais cedo, em vez de esperar que se torne totalmente restrito (hallux rigidus).
Structural hallux limitus
A última das três imagens do diagrama ilustra o hallux limitus estrutural, muitas vezes pensado como sendo uma progressão do acima referido mas também pode ser o resultado de um trauma. O encravamento repetido que vimos no hallux limitus funcional pode causar um desgaste da cartilagem articular e uma eventual artrite degenerativa.
Se estiver presente, isto aparecerá num raio-X, e em contraste com os limites funcionais do hallux, o movimento pode ser restringido mesmo quando não se tem peso. Se não for tratado, o intervalo de movimento pode diminuir, até que eventualmente não haja qualquer movimento, ou seja, hallux rigidus.
Compensação e dor
Both hallux limitus e hallux rigidus podem causar dores imensas, por isso não é de admirar que o cérebro encontre uma forma alternativa (compensatória) de tirar esse pé do chão.
No entanto, os padrões de compensação não eliminam a carga (força) experimentada ao bater no chão durante a corrida; eles simplesmente deslocam-na para outras partes do corpo que podem levar à dor noutros locais.
P>P>Se o dedo grande do pé tem dorsiflexão limitada, a perna inferior não será capaz de se mover correctamente sobre o pé que suporta o peso (dorsiflexão limitada do tornozelo).
Como resultado, os vitelos encurtam a cada passo, e podem tornar-se extremamente apertados, causando dinâmicas alteradas na parte inferior da perna e dor tanto no tendão de Aquiles.
Dor no joelho
O corpo humano é uma cadeia cinética. O que acontece numa articulação terá efeito noutra articulação. A falta de dorsiflexão do tornozelo ao correr pode levar a uma flexão precoce do joelho, que por sua vez pode perturbar toda a eficiência do ciclo de marcha
Hip/ dor nas costas
Dorsiflexão reduzida do tornozelo pode aumentar a duração do tempo em que o calcanhar está fora do chão. A alteração resultante na biomecânica do pé pode causar uma diminuição da extensão da anca, que por sua vez pode forçar os flexores da anca (na frente da anca) a trabalharem mais do que normalmente fariam se tivesse sido atingida uma extensão óptima da anca.
Isto pode manifestar-se como dor nas ancas e/ou na parte inferior das costas.
Teste para o limite do hallux
Na realidade, todos os terapeutas devem estar a testar a mobilidade reduzida do dedo grande do pé quando se apresentam com qualquer um dos sintomas acima referidos.
Também se pode avaliar observando o dedo grande do pé quando se anda. Dobra-se facilmente para trás e empurra-se do chão sem necessidade de esforço extra?
Tenham em mente que simplesmente puxar o dedo grande do pé para trás não é um teste para o hallux limitus funcional. É o movimento dinâmico ponderado que cria sintomas.
Se tiver limitações estruturais do hálux, é provável que a dor seja elevada quando tentar puxar o dedo do pé para trás quando não estiver de pé sobre ele.
Se suspeitar de movimento limitado, consulte um terapeuta ou fisioterapeuta desportivo específico para a corrida, uma vez que eles serão capazes de investigar mais a fundo usando a análise da marcha e mais testes. Uma radiografia mostrará alterações estruturais tais como estreitamento das articulações e formação de esporas ósseas.
Normas para a amplitude de movimento
A média da amplitude de movimento da primeira MPJ durante a marcha é pensada em cerca de 45 graus.
Um sistema de grau de 0-4 é utilizado para descrever a extensão do limite/rígido do hallux. O grau 0 representa um intervalo de dorsiflexão de 40-60°, sem sintomas. A outra extremidade da escala é um grau 4 no qual 0o dorsiflexão é apresentada juntamente com uma grave degeneração articular.
Muitas pessoas assumem que correr requer uma maior amplitude de movimento em todas as articulações do que caminhar.
Isto nem sempre é verdade.
De facto, no que diz respeito à dorsiflexão do dedo grande do pé, a amplitude de movimento requerida é na realidade menor quando se corre. Isto explica porque é que algumas pessoas com hallux limitus sofrem menos dor ao correr do que ao andar.
Tratando o hallux limitus/rigidus
Como já mencionámos, o diagnóstico nas fases iniciais permite mais opções de tratamento para evitar a cirurgia. Dependendo da causa dos sintomas, um podologista pode ser capaz de lhe equipar com uma ortopedia personalizada adequada do pé que restabelecerá o movimento normal da articulação quando suportando o peso.
- Uma simples mudança de calçado também pode ajudar: usar algo com rigidez máxima através do antepé pode diminuir o momento de dorsiflexão através da articulação MTP e ajudar a evitar que o dedo grande do pé encrave.
- alguns corredores encontram sucesso trocando os seus sapatos de corrida por um sapato de caminhada leve.
- A superfície do solo também pode fazer a diferença: tente trocar a dureza imperdoável das estradas (asfalto) por trilhos de relva ou terra.
- Se a condição progrediu, e se estiver com dores fortes, a prioridade número um em primeiro lugar é reduzir essas dores. O protocolo PREÇO típico (protecção, repouso, gelo, compressão, elevação) deve ser utilizado até que os sintomas agudos se tenham dissipado.
- Injeções de corticosteróides podem ajudar a reduzir a dor grave, mas devem ser consideradas como uma forma a curto prazo de reduzir a dor, e não como uma solução para o problema. O mesmo se aplica à toma de AINSIDA (Anti-inflamatórios não-esteróides) como o Ibuprofeno. Eles podem ajudar a aliviar a dor mas, mais uma vez, não são uma estratégia a longo prazo. Enquanto se mascara a dor, a deterioração da articulação do dedo do pé ainda pode ocorrer.
- Terapia manual como a mobilização das articulações é pensada para ajudar a aumentar a amplitude de movimento na primeira articulação MTP. O fortalecimento do músculo que puxa para baixo o dedo grande do pé (flexor alucis longo) e os músculos intrínsecos plantares dos pés é promovido para ajudar a melhorar a estabilidade da primeira MPJ.
- Se a restrição for de natureza estrutural, a cirurgia pode ser aconselhada. Há pouca investigação sobre os efeitos a longo prazo do tratamento cirúrgico para corredores, mas dado que é necessária menos dorsiflexão para correr do que para andar, mesmo que a cirurgia não veja um retorno completo aos 400 geralmente considerados necessários para andar sem dor, poderá ver um retorno que é suficiente para permitir correr.
- Em casos graves de degeneração articular (Graus 3 e 4), a fusão da primeira articulação MTP (artrodese) mostrou bons resultados no que diz respeito à eliminação da dor.
Em resumo
Esperemos que este artigo lhe tenha mostrado a relevância de uma mobilidade adequada no dedo grande do pé. Se sofre dos sintomas acima descritos, chegou o momento de fazer algo a este respeito, em vez de esperar e arriscar uma necessidade de cirurgia. Se sofre de dores persistentes no tornozelo, joelho ou anca, certifique-se de que o seu terapeuta considerou o hallux limitus/rigidus.